مروری بر دستگا ههای تهویه غیر تهاجمی با فشار مثبت:
- ساده ترین دستگاه CPAP( Continuous positive airways pressure): فرض کنید در مقابل یک پنکه صورت خود را گرفته ایم و تنفس می کنیم. فشار ناشی از جریان هوا که به صورت ما می خورد عملا باعث می شود ما تلاش بیشتری برای بازدم خود بکار ببریم. دم ما عملا راحتر خواهد بود و این بواسطه این است که فشار هوای پنکه در همان مسیر دم است در نتیجه حجم انتهای دمی ما زیاد تر میشود. اما در طی بازدم ما باید هوای داخل ریه را بیرون دهیم و این مخالف جریان هوای پنکه است. ما موفق می شویم تا در نهایت بازدم را انجام دهیم اما عملا ما قادر نخواهیم بود که حجم انتهای بازدمی ریه خود را به همان اندازه نرمال خود کاهش دهیم. بعبارتی دیگر حجم انتهای بازدمی ما افزایش می یابد. در پایان ریه عمل تهویه را در حجم های بالاتری انجام می دهند. اینکه ما عمل دم و بازدم خود را در حجم بالاتری انجام دهیم چه فایدی دارد. اولا همانطور که گفته شد تنفس در مقابل یک مثلا پنکه باعث می شود حجم انتهای دمی و بازدمی افزایش یابد. فرض کنیم یک فرد چاق در حالت نرمال چگونه تنفس می کند. افراد خیلی چاق حتی در هنگام دم نمی توانند همه ریه خود را باز کنند و عملا در حالت نشسته قسمت های پایئنی ریه و در حالت خوابیده قسمت های پشتی ریه روی هم می افتد. این باعث می شود همیشه قسمت های از ریه این افراد هیچ گاه تهویه در آن صورت نگیرد. بعبارت علمی تر حجم بسته (Closing Volume ) این افراد بتدریج بالا رفته و از , Functional residual Volume(FRC) هم بالا تر میشود. در حالی که در حالت طبیعی این حجم در بین RV FRC است. پس قسمتی ازریه تهویه ندارد اما جریان خون به آن قسمت ادامه دارد. این جریان اما از میان ریه ای عبور می کند که عملا تهویه ای صورت نمی گیرد. خونی که از این قسمت ریه خارج می شود کم اکسیژن و پر از دی اکسید کربن است. افراد خیلی چاق پس باید جهت جبران این موضوع تنفس بیشتری انجام دهند( hyperventilation) تا نواحی سالم دی اکسید کرین اضافی را خارج کنند. بعلت انحنای منحصر به فرد اکسیژن هیپر ونتلاسیون موجب افزایش اکسیژن خون نمی شد. منحنی اکسیژناسیون خون بعلت ساختار هموگلوبین طوری است که با افزایش فشار اکسیژن خون میزان اشباع خون از حدی تجاوز نمی کند. بنابراین در مکان های سالم در صورت هیپر ونتلاسیون ممکن است فشار اکسیژن آلوئول بالا رود ولی این اکسیژن بعت اشباع خون دیگر وارد خون نشده و قابلیت حمل ندارد. پس افراد چاق بتدریج مبتلا به هیپوکسی و عوارض آن همچون غلظت بالای خون می شوند. این هیپوکسمی باعث انقباض شریان ریوی و فشار زیاد روی بطن راست شده که ان هم با بنوبه خود باعث کاهش بازگشتی خون به قلب راست و ادم می شود. نام این حالت Pickwickian syndrome است.
فرض کنید که می خواهید یک اسفنج را باز و بسته کنید. اگر آن اسفنج پر آب باشد باز کردن آن به فشاری بیشتری نیاز دارد. در مورد ریه هم بهمین ترتیب است. ریه ای که قسمتی از آن روی هم بیوفتد برای باز کردنش انرژی بیشتری نیاز است. بعبارت علمی تر ظرفیت این ریه کاهش پیدا کرده است. بر عکس ریه ای که قسمت های از آن خراب شده و آمفیزماتوس شده است راحتر باز می شود یا بعبارتی ظرفیتش بیشتر شده است( اما همین افراد آمفیزماتو هم تنگی نفس دارند؛ چرا؟ چون حجم کل ریه آنها یا بعبارت دیگر TLCبالا رفته و باید این ریه بزرگ شده را باز و بسته کنند و این انرژی بیشتری لازم دارد). بنابراین افراد چاق جهت باز و بسته کردن ریه خود باید از عضلات تنفسی بیشتر کار بکشند. این موضوع بخصوص وقتی بیشتر نمایان می شود که این افراد بخواهند حرکت کنند و مثلا از پله ها بالا روند. در اینجا فرد چاق یک اتو CPAP باید ایجاد کند ؛ یعنی حجم ریه خود را بالا ببرد و در این حجم بالا تنفس کند تا به قسمت بیشتری از ریه کولابه شده خود تهویه بدهد. این را در اصطلاح فیزیولوژیک Dynamic hyperinflation می گویند و به زیبائی در تست قلبی ورزشی قابل دیدن است. به عبارت دیگر بیمار چاق در هنگام ورزش کردن و جهت ممانعت از تماس لوپ تنفسی خود با حداکثر لوپ تنفسی اسپیرومتریک که در ابتدای تست و در حالت نشسته بدست می آید و نمایانگر حداکثر ظرفیت سرعت تخلیه و به تو کشیدن هوا توسط ریه خود است ؛ لوپ تنفسی اش به سمت چپ شیفت می یابد . این باعث افزایش حجم انتهای بازدمی یا End Expiratory Lung Volume( EELV) می شود که بتدریج و در طول ورزش بیشتر می شود.
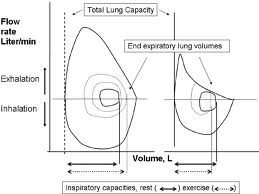
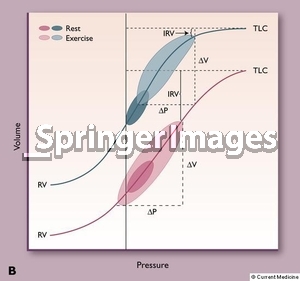
در نمودار بالا ما بخوبی مفهوم Dynamic hyperinflation را می توانیم ببینیم. این بیمار احتما یک بیمار COPD است. حداکثر توان ریه اش در بازدم ابتدا در حالت نشسته اندازه گیری می شود و همانطور که می بینیم در نیمه دوم بازدم شاهد کاهش ناگهانی سرعت جریان هوائی هستیم که می تواند ناشی از روی هم افتادن راههای کوچک هوائی همانطور که حجم ریه کاهش می یابد باشد. حال بیمار شروع به ورزش می کند و کم کم دچار نفس تنگی می شود چرا که لوپ بازدمی اش در طی ورزش به لوپ بازدمی اسپیرومتریک خودش در حالت نشسته و در حالت ماکزیمم بازدم برخورد می کند. جهت جبران این قضیه بیمار مجبور می شود حجم ریه خود را تا آخر خالی نکند و عملا EELV بر خلاف یک فرد سالم که در نمودار بالا و چپ دیده می شود ؛ در طی ورزش افزایش می یابد. نمودار پایئنی هم کم و بیش همین مفهوم را نشان می دهد.
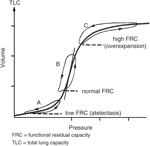

در نمودار بالا می توان به مفهوم ظرفیت ریه پی برد. همانطور که دیده می شود در ریه طبیعی تهویه از FRC شروع می شود که در نمودار بالا در شیب تند قرار گرفته. حال در حالاتی مثل ادم ریه این نقطه به چپ شیف کرده و از بخشی که شیب کندی دارد شروع می شود. در نتیجه به ازاء هر Delta Pressure اعمال شده حجمی کمتری از ریه باز میشود. این موجب کار بیشتر عضلات تنفسی و خستگی بیمار میشود. در صورت استفاده از تهویه با فشار مثبت FRC به راست شیفت کرده و دوباره در شیب تند نمودار قرار می گیرد . بعبارتی دیگر ظرفیت ریه با بکار گیری تهویه با فشار مثبت بهبود یافته و بازده تهویه ای بیمار بهبود می یابد.
توجه کنیم که با تنفس در حجم های بالا آن قسمت از ریه کولابه شده باز می شود و ظرفیت ریه زیاد تر شده و ریه به ازای یک فشار منفی عضلات تنفسی بیشتر باز می شود. حال آنکه با بکار بردن یک دستگاه CPAP می توان این کار را انجام داد و در حجم های بالاتری تنفس کرد و اولا ریه کولابه شده را باز کرد. ثانیا ظرفیت ریه را بالا برد و انرژی کمتری جهت باز و بسته کردن ریه بکار برد. بعلاوه با باز شدن ریه کولابه خون آن قسمت اکسیژن دریافت می کند و هیپو کسی بر طرف می شود. همچنین با افزایش ظرفیت ریه به ازای فشار منفی ایجاد شده عضلات تنفسی حجم بیشتری هوا وارد ریه شده و دی اکسید کربن خون کاهش می یابد( گرچه برای کاهش چشمگیر دی اکسید کربن بهتر است از BiPAP استفاده کرد).
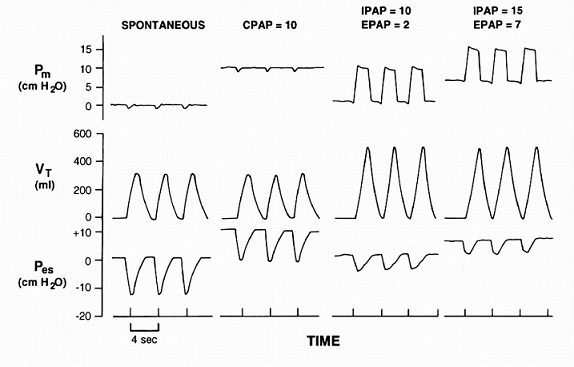
نمودار بالا بخوبی عملکرد دستگاههای با تهویه مثبت را نشان می دهد. ستون سمت چپ نشان دهنده یک تنفس طبیعی در حالت نرمال است. همانطور که می بینیم در حالت طبیعی فشار دهانی Pmدر دم و بازدم مساوی یا کمی منفی است( این فشار در حالت بسته بودن دهان و بینی نمایشگر فشار آلوئولی است). این فشار در هنگام گذاشتن CPAP افزایش می یابد( در شکل بالا فشار CPAP روی 10 Cmh20 بوده است. همانطور که می بینیم فشار آلوئول ها در تمام مدت در همان حدود 10 باقی می ماند. حال به حجم جاری Vtنگاه کنیم که در حالت طبیعی کمتر 400 سی سی فرض شده. همنطور که در مورد عملکرد CPAP گفته شد گذاشتن این نوع تهویه گرچه باعث بهبود ظرفیت ریه و افزایش تهویه می شود ولی از آنجا که فشار ایفا شده در دم و بازدم ثابت است در نهایت تغییری چندانی در Delta Pm( بین فشار دهانی در هنگام دم و فشاردهانی هنگام بازدم ) ایجاد نکرده و در نهایت میزان حجم جاری افزایش چندانی نمی یابد. این موضوع مهمی است چرا که در بیمارانی که نیاز به افزایش تهویه و افزایش دفع دی اکسید کربن داریم CPAP دستگاه مناسبی نیست و گا ها می تواند خطرناک هم باشد چرا که باعث بهبود هیپوکسمی می شود بدون اینکه روی دی اکسید کرین اثر قابل توجهی بگذارد. در بیمارانی که مراکز تنفسی اشان وابسته به هیپوکسی است این می تواند باعث ایست تنفسی بیمار شود. Pes همان فشاری است که در مری اندازه گرفته می شود و بطور نزدیکی به فشار پلورال ارتباط دارد. در حالت طبیعی فشار داخل فضای پلورال در دم منفی می شود و به حدود( متوسط؛ چون همین فشار هم در بالا و پایئن ریه متفاوت است) به منهای 10 هم می رسد. در بازدم بطور متوسط این فشار به صفر می رسد. ( گرچه در پایین ریه این فشار دربازدم مثبت هم می شود ) . حال در صورتی که ما در حجم های بالاتری تنفس کنیم چنانکه در ستون دوم یعنی هنگام استفاده از CPAP این تغییرات به سمت بالا یعنی مثبت شیفت می کند گرچه مقدار تفاوت این تغییرات( Delta Pes) تفاوتی نمی کند.
ستون سوم فیزیولوژی Bipap را بخوبی نشان می دهد. فرض کنیم در حالی که جلوی یک پنکه نشسته ایم فردی سرعت پنکه را در دم بالا می برد و به ماگزمم می رساند و در زمانی که ما در حال بازدم هستیم سرعت پنکه را به پایین می آورد. این دقیقا مکانزیم BIPAP است. همانطور که می بینیم فشار دهانی Pmدر دم مثلا به 10 و یا در ستون آخر به 15 می رسد. در بازدم فشار دهانی Pm به 2 و یا در مورد دوم به 7 می رسد. ( فشار دهانی درانتهای دم را IPAP و در انتهای بازدم EPAP می نامیم) . واضح است که بر خلاف CPAP تغییرات فشار دهانی در دم و بازدم چشمگیر است و این تغییرات در مورد هر دو مورد 8 ( IPAP –EPAP). این تغییر 8 تائی باعث افزایش حجم جاری Vt می شود. این همان نقطه کلیدی این نمونه از تهویه است. یعنی افزایش تهویه بیمار که موجب می شود دی اکسد کربن از بدن بیمار دفع گردد. افزایش تهویه در بیمارانی که VQ/Perfusion mismatch دارند باعث بهبود اکسیژناسیون می شود. مثلا فرد چاقی که بخشی از ریه تهویه کمی دارد ولی از آن ناحیه خون عبور می کند. آین افزایش تهویه می تواند باعث باز شدن ناحیه کولابه شده ریه شده و آن ناحیه شروع به تهویه کند. البته این کار را می توان با افزایش EPAP هم انجام داد. چرا که با این افزایش ؛ حجم انتهای بازدمی ریه افزایش می یابد و ریه کولابه شده باز می شود.
فیزیولوژی تهویه مثبت باعث شده که بطور بالینی بیماران مبتلا به آپنه انسدادی و حتی مرکزی بهبودی چشمگیری پیدا کنند. آین نوع تهویه باعث افزایش طول عمر بیماران نورولوژیک مثل ALS شده است. همچنین این دستگاه ها در بیماران COPD که دچار حمله تنگی نفس شده و کاهش تهویه را از خود نشان می دهند و دچار اسیدوز شده اند کاربرد وسیعی پیدا کرده است. امروزه مقالاتی وجود دارد که نشان می دهد این دستگاه ها باعث بهبود کیفیت زندگی در بیماران COPD ی که دچار افزایش مزمن CO2 شده اند . نقش این تهویه ها در درمان نارسائی قلبی هم اشکار شده است بخصوص در موارد حمله حاد نارسائی قلبی. علت این است که این نوع تهویه باعث افزایش فشار داخل قفسه صدری شده و موجبات کاهش برگشت خون به قلب راست می شود. این مشابه مکانیسم نیتروگلسیرین های است که در ادم حاد ریه بکار می روند.
نوع جدید تری از CPAP وجود دارد که Auto-CPAP نامیده می شود. مزیت این دستگاه این است که می تواند به ازای هر تنفس میزان متغیری از فشار را به بیمار بدهد. این باعث می شود که در حالاتی که بیمار در وضعیت راحتی خوابیده و راههای هوائی باز است حداقل فشار را به بیمار بدهد. بیمار ممکن است مثلا در حالت به پشت بخوابد؛ داروهای خواب آور مصرف کند ؛ الکل بنوشد که غالبا در این حالات احتمال انسداد راههای هوائی بیشتر می شود و در این حالت بیمار به فشار بیشتری نیاز دارد. استفاده از CPAP عمدتا برای انسداد راههای هوائی در طی خواب ( Obstructive Sleep Apnoea)و کاهش ریسک قلبی عروقی است. در مواردی که COPD و OSA وجود دارد استفاده از این دستگاه( (CPAP باعث کاهش کار عضلات تنفسی ؛ بهبود ظرفیت ریه و کاهش PaCO2 روزانه می شود. بهبود عملکرد بطن چپ در در بیماران با نارسائی قلبی و OSA نیز از مزایای این نوع تهویه( (CPAP است.
همانطور که قبلا هم اشاره شد نمونه ای از تهویه با فشار مثبت بنام Adaptive Sero-Ventilation وجود دارد. این دستگاه روی EPAP تنظیم می شود تا OSA کنترل شود. سپس یک Pressure Support به بیمار داده می شود. در صورتی که بیمار تهویه مناسبی داشته باشد دستگاه با سنسورهای خود این را حس می کند و Pressure Support را اعمال نمی کند و یا میزانی کمی اعمال می کند. هنگامی که تهویه بیمار خوب نیست وجریان هوا بیرون داده شده توسط بیمار کم می شود سنسورهای دستگاه این کاهش را حس می کنند و میزان Pressure Support قابل توجهی به بیمار می دهند تا این کمبود تهویه جبران شود. پر واضح است که این نوع تهویه مناسب بیمارانی است که مبتلا به Cheyne-Stokes respiration هستند.
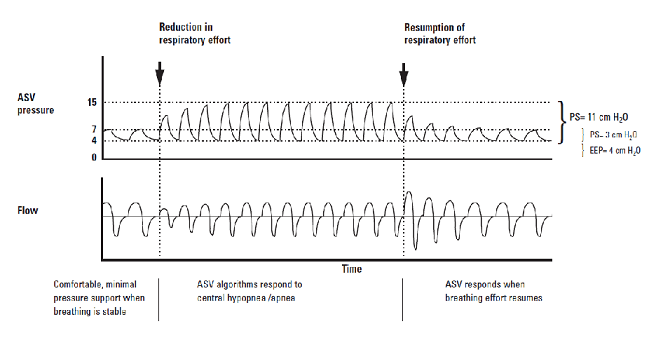
در شکل بالا بخوبی استفاده از یک دستگاه تهویه Adaptive Sero-Ventilation)در یک بیمار CSR دیده می شود. به این دستگاه Average Pressure-Assured Pressure Support( APAPs) هم گفته می شود.
همانطور که اشاره شد در تهویه Bilevel فشار در دم و بازدم اعمال شده بر تنفس شامل IPAP و EPAP است. IPAP در واقع همانند Pressure Support عمل می کند و باعث تهویه مناسب جهت دفع CO2 ؛ بر داشته شدن بار عضلات تنفسی ؛ کاهش کار تنفس و کنترل انسداد راههای هوائی ناشی از هیپوآپنه می شود. EPAP باعث باز ماندن راههای هوائی فوقانی ؛ کنترل آپنه انسدادی و بهبود میکروآتلکتازی می شود. این نوع تهویه در موارد انسداد مرکزی و انسدادی ؛ Obesity hypoventilation Syndrome که با وجود CPAP دچار هیپوونتلاسیون ( افزایش PaCO2 و بیکربنات ) ؛ COPD شدید همراه با هیپوونتیلاسیون شبانه( افزایش HCO3) و افزایش روزانه CO2 وضایعات رستریکتیو ریوی بکار می رود. Back up rate می تواند در مواردی استفاده شود که در طول خواب تهویه بیمار مختل می شود و دستگاه در این حالت به بیمار تهویه می دهد( در صورتی که تعداد تنفس بیمار از میزان ست شده کمتر شود). یکی از مشکلات تهویه با فشار مثبت کم کردن PaCO2 زیر آستانه آپنه است که بالقوه می تواند باعث آپنه بیمار در طول خواب شود.
یکی از دستگاهای از این نوع Average Volume Assured pressure support( AVAPs) می باشد. این دستگاه روی یه حجم معین تنظیم می شود تا مطمئن شویم که حدودا 8 ml/kg حجم در هر تنفس به بیمار داده شود . آنگاه متغیر دستگاه Pressure Support هست و هر بار دستگاه میزان فشار لازم برای رساندن این حجم را به بیمار بر اساس مقاومت راههای هوائی تعیین می کند. این نوع دستگاه برای بیمارانی مثل OHS یا بیماری های عضلانی تنفسی و یا COPD( که بخصوص دچار هیپو ونتیله در خواب می شوند) مناسب است.
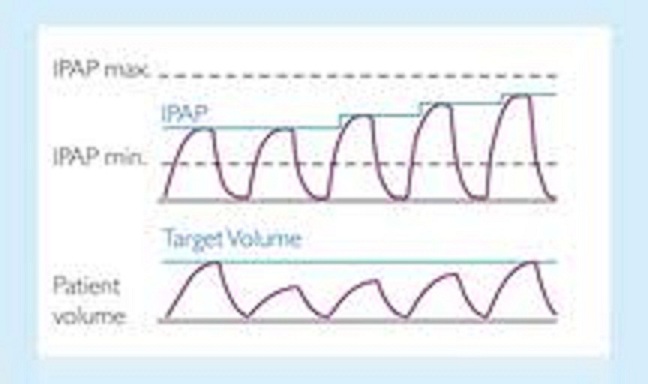
در نمودار بالا بخوبی پیداست که پیداست که وقتی میزان حجم بازگشتی بیمار در هر تنفس توسط دستگاه سنس می شود و پائین است دستگاه خوبخود میزان IPAP را بالا می برد تا حجم تهویه بیمار به حد مطلوب و ست شده برسد.
امروز بخوبی اثبات شده که OSA ( آپنه انسدادی در هنگام خواب ) با افزایش فشار خون ؛ بیماریهای عروق کرونر؛ افزایش انعقاد خون ؛ سکته مغزی و مرگ و میر ارتباط دارد. این بیماری با افزایش خواب آلودگی روزانه و تصادفات همراه آن؛ مشکلات کاری همراه است. همه این عوارض با استفاده از CPAP بهبود می یابد.
آپنه پیچیده ناشی از خواب( ( Complex Sleep Apnoea پس از درمان OSA با CPAP خود را ظاهر می کند. اکثر این وقایع بهبود می یابد ولی در 46% موارد پایدار باقی می ماند. احتمالا دلیل اصلی این مسئله این است که انسداد راههای هوائی با CPAP بهتر می شود و باعث بهبود تهویه و کاهش PaCO2 زیر آستانه آپنه شده و بیمار دچار ایست تنفسی مرکزی می شود. در این موارد همانطور که در بالا اشاره شد بهترین تهویه APAPs ( ASV) می باشد.
میزان OSA در نارسائی قلبی بین 11 تا 50% گزارش شده است. OSA بنوبه خود می تواند عملکرد قلب را بدتر کندو این بعلت انسداد راههای هوائی و ایجاد فشار منفی در قفسه صدری ؛ افزایش فشار خون وتاکی کاردیا است. هم آپنه انسدادی و هم نارسائی قلبی فعالیت اعصاب سمپاتیک را افزایش می دهد. خوشبختانه این آثار نامطلوب روی قلب با بکار برده CPAP مرتفع می شود. بعلاوه بنظر می رسد که Bilevel PAP بهتر از CPAP عملکرد قلب نارسا را بهبود می بخشد. البته این درمان ها هنوز معلوم نیست که موجب کاهش مرگ و میر شود.
نارسائی قلبی همچنین می تواند باعث تنفس شین-استوک و آپنه مرکزی شود. علت شاید بخاطر افزایش فشار انتهای دیاستولی بطن چپ و احتقان ریوی بدنبال آن و هیپر ونتیلاسیون و کاهش PaCO2 به زیر آستانه آپنه باشد. همچنین نارسائی قلب چپ باعث طولانی شدن حرکت خون به مرکز تنفسی می شود که با تنفس شین0استوک همراه است. همچنین آپنه انسدادی بدنبال آپنه مرکزی شاید بخاطر کاهش تهویه و روی هم افتادن راههای هوائی فوقانی باشد. همانطور که در بالا اشاره شد استفاده از CPAP گرچه موجب بهبود آپنه و نارسائی قلبی می شود ولی هنوز کاهش مرگ و میربا استفاده از اینها اثبات نشده است.
Obese-hypoventilation syndrome بصورت افزایش PaCo2>45 mmHg در طول روز در افراد چاق تعریف می شود. در کسانیکه مبتلا به OSA هستند شیوع اش بین 20 تا 30% است. در افراد بالاتر BMI>40 شیوع این بیماری زیاد است. حدود 10% از بیماران OHS مبتلا به OSA نیستند. بعلاوه در صورت بهبود OSA با CPAP در این بیماران 40 % آنها هنوز هیپرکاپنی را نشان می دهند. در این بیماران AVAPs موجب بهبود PaCO2می شود ولی بهبود اکسیژناسیون ؛ کیفیت خواب و زندگی مشابه CPAP ایجاد می کند.
در بیماران با ضایعات رستریو شامل بیماری نورموسکلارو قفسه صدری: استفاده از تهویه فشار مثبت باعث افزایش زندگی و بهبود کیفیت زندگی می شود. مکانیسم مزایای تهویه با فشار مثبت شامل بهبود سطح گاز های خونی روزانه ؛ کاهش هزینه اکسیژن تنفس؛ افزایش پاسخ تهویه ای به CO2 و بهبود ظرفیت ریه است. در بیماران با بیماری ریستریکتیو و موارد زیر باید از تهویه با فشار مثبت استفاده کرد:
- PaCO2>45mmHg
- یا O2 Saturation <88% بمدت 5 دقیقه در حالیکه روی 2 لیتر اکسیژن باشد
- O2 Saturation<88% بمدت 2 ساعت در طول شب
- یا FVC<50%
- یا PIMAX<60 cmH2O
استفاده از تهویه فشارمثبت در COPD مزمن در غیاص با COPD در حالات حمله نا مشخص است. در مطالعات اخیر نشان داده شده که در بیماران COPD مزمن با افزایش PaCO2>46 بهبود طول عمر با استفاده از تهویه فشار مثبت داشته اند. مسئله ای که در یک مطالعه اخیرا نشان داده شده این است که تنظیم دستگاه باید طوری باشد که میزان PaCO2 را بطور ملموس کاهش دهد تا بیمار از دستگاه سود برده و از آن استفاده کند. پس تهویه با فشار مثبت در موارد زیر استفاده می شود بدون Back up
- PaCO2>52 mmHg و
- O2 Saturation <88% بمدت 5 دقیقه در حالیکه روی 2 لیتر اکسیژن باشد و
- یا O2 Saturation<88%
- و OSA که با CPAP درمان نشده است
در موارد زیر تهویه فشار مثبت با back up استفاده می شود:
- PaCO2> 7mmHg increase
- و اکسیژن با شرایط بالا
- و FEV1<50% و FEV1/FVC<70%
در بیماران COPD که با حمله تنگی نفس مراجعه می کنند وقتی بیمار مبتلا به هیپر کاپنی بهمراه اسیدوز است PH<7.35 باید از Bilevel PAP استفاده شود. پس از یک تا دو ساعت باید بیمار را بررسی کرد تا دید آیا این شیوه تهویه موثر بوده یا نه.
دیدگاهها
واقعاَممنون از اطلاعاتی که اینجا گذاشتین ، بخشی به من مربوط می شد و استفاده کردم.
نمی دونم که شما به سوالات هم جواب می دین یا نه؟
من دچار آپنه انسدادی هستم، کلینیک اختلالات خواب یک شب خوابیدم که تشخیص داده شد 100 بار در طول شب قطع تنفس داشتم.مجدداَ یک شب سعی کردم که با دستگاه CPAP بخوابم که نتونستم بخوابم و حال بدی پیدا کردم که باعث شد ظرف 1 ساعت دستگاه رو جدا کنند.وزنم را هم با کم کردن 7-6 کیلو نرمال کردم ولی فایده ای نداشت.
در حال حاضر از یک گارد شبانه استفاده می کنم که لابراتوار دندانسازی برام درست کرده که فک پایینو جلوتر نگه می داره و کمک شده بهم.
اما به نظرم این درمان موقتی است و با افزایش سن و احتمالاَ شلتر شدن عضلات حلق جوابگو نخواهد بود.
سوالی که دارم اینه که چطور می تونم مطمئن باشم که دستگاهی که برای من در کلینیک استفاده شده دستگاه مناسبی بوده برای من و آیا ممکنه که دستگاههای جدیدی اومده باشه که قابل تحمل تر باشه برای بیمار؟ م
ممنون می شم اگه راهنمایی برای من داشته باشین.
خوراکخوان (آراساس) دیدگاههای این محتوا