Article Index
حجم جاری و تعداد تنفس
معمولا برای بیمارانی که بدون یک بیماری زمیته ای ریه هستند حجم جاری و تعداد تنفس از قانون 12 تبعیت می کند. یعنی 12ml/kg و تعداد تنفس 12. موود هم معمولا کمکی است.
در بیماران با COPD ، حجم جاری و تعداد تنفس با قانون 10 مشخص میشود. این بخاطر جلوگیری از هیپرونتیلاسیون و باز شدن بی اندازه ریه است. موود هم باز کمکی است.
در ARDS باید از تروما ریه بعلت حجم کاست. بهمین علت حجم جاری بین 6-8ml/kg تعیین میشود و در موود کمکی. اینجا ممکن است کمی هیپر کاپنی داشته باشیم . این افزایش دی اکسید کربن تا حدی که PH زیر 7.25 نیوفتد قابل قبول است.
فشار کفه ایزو ماکزیمم
همین طور که نیاز به حجم جاری زیاد میشود ، فشار ماکزمم هم زیاد میشود. در صورتی که فشار ماکزیمم از 45 سانتیمتر آب بیشتر شود احتمال باروتروما به ریه وجود خواهد داشت. در این صورت باید حجم جاری را کاهش داد تا این فشار هم کاهش یابد.
شکل فشار پلاتو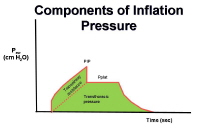
اینجا با مفهومی بنام فشار پلاتو باید آشنا شد. در پایان دم حدود نیم ثانیه بازوی بازدم بسته میشود. در نتیجه هیچگونه جریانی در لوله های وجود ندارد . در اینجا فشاری که ونتیلاتور اندازه گیری می کند فشار پلاتو نامیده میشود و در واقع معادل فشار آلوئولی است. حال اگر فشار ماکزیمم را فشارپلاتو کم کنیم در واقع فشار راههایی هوائی اسا سا بزرگ را بدست می آوریم. زمانی که بازدم شروع میشود جریان بازدمی شروع میشود تا اینکه جریان تمام میشود و در اینجا فشار پایانی بازدمی یا PEEP را خواهیم داشت. واضح است که اگر تفاوت فشار پلاتو و انتهای بازدمی را بر حجمی که بیرون رفته و همان حجم جاری است تقسیم کنیم ظرفیت ریه را بدست می آوریم.
برخی پیشنهاد می کنند فشار کفه ای جهت جلوگیری باروتروما باید کنترل شوند و زیر 30 سانتیمتر آب باشد.
شکل چهار شکلی سبز
آه
بطور طبیعی ما شش تا هشت بار در دقیقه آه میکشیم. حال اینکه برای بیمار زیر ونتیلاتور دادن این آه ها به بیمار در صورتیکه حجم جاری بین 10-12 میلی برای هر کیلوگرم باشد و یا اینکه بیمار PEEP دریافت کند ، نیاز به فشار ماکزیممی دارد که میتواند باروتروما ایجاد کند. در بیماران با حجم جاری پایین آهددو برابر حجم جاری بمیزان شش تا هشت بار درساعت اعمال میشود .
FIO2
بیمار زیر ونتیلاتور باید FIO2 صدرصد دریافت کند تا اکسیژن کافی به بدن برسد. باید دانست که اکسیژن برای مدت کوتاه توکسک نیست و بی خطر است . بعلاوه با این مقدار اکسیژن براحتی می توان فراکسیون شانت را محاسبه کرد.
مقدار PaO2 را از 700 کم می کنیم. به ازای هر 100 تفاوت 5% فراکسون شانت وجود دارد. حالا اگر فراکسیون شانت بیشتر از 25% باشد باید اعمال PEEP را در نظر گرفت.
در صورت پایین بودن اکسیژن علیرغم FIO2 100% باید بدنبال علت گشت. مثلا اگر فاصله بین فشار مفه ای و ماکزیمم زیاد باشد احتملا انسداد راههای هوائی مطرح است. چناچه فشار کفه ای بالا باشد مشکل آلوئول ها مطرح میشود. در این صورت شاید اعمال PEEP مهم باشد. مانند مثال های زیر
آتلکتازی بزرگ
پنومونی لوبار
ARDS
CCF
HAEMORRHAGE
اعمال PEEP باعث میشود که ریه در پایان فاز بازدمی فشار مثبتی را داشته باشد. در واقع باعث افزایش FRC می شود که در بسیاری از بیماری ریوی پایین آمده و باعث شده حجم بسته شدن ریه در درون حجم جاری قرار گیرد و آتلکتازی ایجاد شود. پس اعمال این فشار مثبت آلوئول ها را باز نگه می دارد و اکسیژن می تواند بخوبی رد و بدل شود. بعلاوه این باعث بهبود ظرفیت ریه شده و کار عضلات تنفسی راحتر میشود چرا که ریه راحتر باز و بسته میشود. وقتی PEEP اعمال میشود میتوان همچنین FIO2 را به زیر 60% که مقدار بی خطری در طولانی مدت است کاهش داد. همانطور که گفته شد این موود را وقتی نمی توان اکسیژن خون را بالاتر 60 با ئfio2 حودو شصت درصد ایجاد کرد و یا فراکسیون شانت بیشتر از 25% است اعمال می کنیم. فعلا هیچ مطالعه ای از استفاده از این موود بصورت پروفیلاکتیک حمایت نمی کند.
بسیاری از متخصصین آسی یو از کمترین PEEP که بتواند مقدار مناسبی اکسیژن به بافت برساند تبعیت می کنند. یکی از روش ها انتخاب مقدار عددی PEEP استفاده از منحنی حجم.فشار است. دو نقطه در این منحنی جالب توجه است. یکی نقطه است که بعد از آن ریه با کمترین افزایش فشار بیشترین افزایش حجم را ایجاد می کند و به آن Low inflection point می گوییم. نقطه ای بعد ای نقطه ای است که از آن ببعد به ازای لفزایش فشار دیگر تغییراتی زیادی در حجم نمی بینیم و به آن High inflection point می گوییم. حال PEEP را می توان یکی دو ساتنی نتر آب بالاتر ازLIP این نقطه انتخاب کرد.
شکل حجم.فشار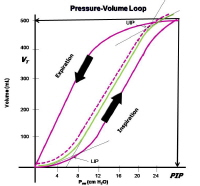
دیدگاهها
با سپاس از وقتی که میگذارید.
سلام
پدرم ١٠ روز پيش با يه تنگي نفس مختصر در ساعات اوليه به بيمارستان مراجعه كردند و بعد از چند ساعت زير دستگاه تنفسي قرار گرفتند چون ادم ريه تشخيص داده شد و سطح اكسيژن پايين آمده بود. فرداي آن روز بعد از اكو مري و تشخيص پارگي دريجه قلب، تحت عمل جراحي قلب و ترميم دريچه قرار گرفتند. همه چيز خوب بود، كليه و قلب و كبد خوب كار مي كردند و دكتر معتقد بود تا ٧٢ ساعت آينده از دستگاه تنفس جدا ني شوند. اما اينطور نشد، ٦ روز بعد از عمل حال عمومي بهتر بود و حتي چند ساعتي جدا از دستگاه بودند ولي به سرعت نفس نفس مي زدند و مجبور شدند به ديتگاه متصلش كنند. امروز ١٠ روز از عمل گذشته و با وجود عملكرد خوب قلب ، كبد ، كليه هنوز موفق نشده اند از دستگاه تنفسي جدايش كنند حتي سي اسكن مغز هم چيزي نشون نداد. دكترها مطمئن نيستند و مي گويند شايد مربوط زمان قبل از عمل و سطح پايين اكسيژن باشه و شايد هم عوارض بعد از عمل. پدر من با اين كه ٨٠ سالشون هست بسبار سرحال و سالم بودند، واقعن اميدي به برگشت عملكرد ريه و تنفس طبيعي هست؟
ممنون
اقای دکتر ثابت پور اینجاب از مطالب مختصر و مفید شما استفاده میکنم.
اینجانب برای اولین بار در ایران واحدی را بنام واحد تنفس در بیمارستان ولیعصر زنجان راه اندازی کردم و وظایفRespirator y Therapist را انجام میدهم. لطفا از "واحد تنفس" بازدید و بنده را از راهنماییهای خود بهره مند نمایید. با تشکر
خوراکخوان (آراساس) دیدگاههای این محتوا