Article Index
خلاصه
شروع موود با ونتیلاسیون کمکی
حجم جاری : 12 ml/kg در ریه طبیعی ، در COPD 10ml/kg ، ARDS=6-8ml/kg
تعداد تنفس، 10-12 در دقیقه
FIO2 100% در ابتدا
آه بندرت
PEEP در شرایط گفته شده
سایر شرایط
استفاده از قرار دادن بیمار در وضعیت پرون ممکن است اکسیژناسیون را بمیزان 50% بهبود بخشد اما تاثیری بر روی میزان افزایش زنده ماندن بیمار ندارد
استفاده از آرامش بخش ها برای اغلب بیماران مهم است، اما در جای که ممکن باشد عدم استفاده از آرام بخش ها بتواند تعداد روزهای زیر ونتلاسیون را کاهش دهد. همچنین این پریود ها باعث می شود که پزشک بتواند بیمار را مجددا بررسی کند و پروسه خروج از زیر ونتیلاسیون را شروع کند.
بالا بردن سر بمیزان سی درجه میزان ریسک عفونت ریه همراه ونتیلاسون را کاهش می دهد. همچنین استفاده از PPI یا بلوک کنند های هیستامین می تواند باعث کاهش عفونت ریه گردد. همچنین باید پروفبلاکسی DVT هم داده شود.
در صورت استفاده از PEEP بالاتر از 10سانتی متر آب استفاده از کاتتر سوان کانز جهت بررسی کاردیاک آتپوت مهم است. در صورتی که علائم همو دینامیک پایدار باشند و میزان ادرار کردن هم خوب باشد این تمهیدات لازم نیست. با استفاده از فرمول زیر میتوان فشار دهلیز چپ را تخمیت زدLAP=PCWP- (PEEP/3).
برادشتن PEEP فقط در بیمارانی باید امتحان شود که اکسیژناسیون کافی با FIO2 کمتر از 40% میسر باشد. در این صورت میزان فشار حدود سه تا پنج سانتی متر آب را هر بار کم می کنیم و اکسیژناسیون را بررسی می کنیم.
برداشتن بیمار از ونتیلاسیون :
یکی پارامتر ها مورد استفاده برای این منظور ایندکس تنفسی سطحی است و f/vt یا تعداد تنفس به حجم جاری. اگر این معیار کمتر از 105باشد آنگاه بیمار می تواند از دستگاه جدا شود. در بیکاران مسن عدد مورد قبول 130است. البته همیشه قضاوت بالینی مهمتر از همه این اعداد است. پارامتر های زیر هم برایزجدا کردن بیمار از ونتلاتور ها کمک کننده هستند
تعداد تنفس کمتر از 25
حجم جاری کمتراز 5ml/kg
حجم حیاتی Vital capacity >10ml/kg
حجم دقیقه ای کمتر از 10 lit/min
PaO2/FIO2>200
فراکسیون شانت کمتر از 20
f/vt <105 یا کمتر از 130در کهنسالان
چگونه بیمار را از ونتیلاسیون جدا می کنیم
هدف این است که ابتدا کار ونتیلاسیون را به بیمار منتقل کرد. سه راه و موود در این راه استفاده میشود
SIMV, Pressure Support ventilation , Spontaneous breathing trial
در موود SIMV تعداد تنفس های اجباری کمتر و بر تعداد تنفس های اختیاری افزوده میشود. دو تنفس تنفس اجباری در ساعت کم میشود و بیمار بررسی میشود. در حقیقت مطالعات نشان داده است که این موود تعداد روز های بیمار زیر ونتیلاتور را زیاد می کند و اکستوباسیون را به تاخیر می اندازد. البته در موقعیت هایی که پرسنل کافی وجود ندارد می توان از این موود استفاده کرد.
شکل simv , weaning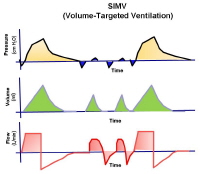
در PSV همه تنفس ها اختیاری است و همراه با ساپورت فشاری تا فشار تهویه لازم ایجاد شود. کم کم فشار ساپورت را باید کم کرد تا کار تنفس هرچه بیشتر به بیمار منتقل شود. بتدریج فشار به 5-6 سانتیمتر آب میرسد. در این هنگام بیمار می تواند اکستوبه شود در صورتیکه تحمل بکند. موود PSV می تواند با SIMV ترکیب شود . این بخصوص در بیماری های مزمن می تواند آلترناتیو جالبی باشد.
شکل ترکیب SIMV, PSV WEANING
SBT
در این متود اکسیژناسیون ادامه می یابد و وینتیلاتور از بیمار جدا میشود. ساده ترین راه در این روش استفاده از T.piece است. در اینجا لوله اندتراکئال یا تراکئوستومی در جای خود قرار دارد و میزان های متفاوت درصد اکسیژن که با رنگ های متفاوت تی.پیس مشخص میشود به بیمار داده میشود. در این روش بیمار باید بطور نزدیکی مانیتور شود.
CPAP
در این روش بیمار به ونتیلاتور وصل است و به سی پاپ متصل میشود. این روش مناسبی است برای اینکه بفهمیم بیمتر آیا قدرت جدا شدن از دستگاه ونتیلاتور را دارد یا نه. فعلا هیچ مطالعه ای وجود ندارد که نشان دهد که این روش بر روش های دیگر ارجح است.
بهر حال SBT روش ارجح در برداشتن بیمار از ونتیلاتور است. باید یک تا دو ساعت طول بکشد و هر بار بیمار چک شود.
مشکلات تنفسی
انتوباسیون مجاری راست ریه در حدود 3-9% از همه انتوباسیون ها اتفاق می افتد. آسیراسیون در 8-19% اتفاق می افتد.
باروتروما و پنوموتوراکس و پنومومدیاستن بین 6-25% اتفاق می افتد. ریسک فاکتوررها همانطور که قبلا اشاره شد حجم جاری بالا ، فشار کفه ای و ماکزیمم بالا ست. در بیماران ARDS بیماری زمینه ای نشان داده شده که فاکتور مهمی تر از فشار یا حجم تخویه است، با این حال باید فشار پیک و کفه ای زیر 45 و 35 سانتی متر آب باشد.
در بیماران آسمی و COPD باید فاز بازدمی بالای داشته باشند تا هوا کاملا از ریه تخلیه شود.
Volume trauma
در بیماری ARDS یک بیماری هتروژنیک است . در نتیجه هوای بیشتری به آلوئول های سالم می رود و می تواند باعث تروما به ریه سالم بشود. در نتیجه حجم جاری پایین انتخاب می شوند.
موضوع دیگه باز و بسته شده آلوئول است که می تواند موجب تروما به آنها شود. در این حالت اعمال PEEP می تواند با عث کاهش این تروما خصوصا در ARDS شود.
Oxygen toxicity
گفته می شود که در طول 24 ساعت اول پزشک باید میزان FIO2 را بهذزیر 60% برساند. می توان از PEEP استفاده کرد تا به این مقصد رسید.
Ventilator associated pneumonia
یک بیماری کشنده است با میزان مرگ و میر 33-50% می باشد. در 10-25% از بیماران با ونتیلاسیون رخ می دهد، بیشترین ریسک اش در زمان انتوباسیون است، تخمین زده میشود در طول 5 روز اول روزی 3% شانس رخ دادن این عفونت وجود دارد، این رقم به 2% در هروز برای در پنج روز دوم و سپس یک درصد بازای هر روز. بیشتر در تروما، نوروسرجری، و سوختگی اتفاق می افتد.
پنومونی ونتیلاتوری بصورت یک عفونت پارانشیم ریه در طی 48 ساعت اول بعد از اینتوباسیون رخ می دهد. بصورت ضایعات و سایه های ریوی همراه با لکوسیتوزیس ، ترشح ات زیاد و تب مشخص میشود. گرچه سایر عوارض ریوی همچون آسپراسیون ، پنوموناتیس، آتلکتازی ....می تواند علائم مشابه ای را نشان دهد. کشت کمی و کیفی براش و لاواژ می تواند کمک کننده باشد.
در طی 48 ساعت اول ایتوباسیون همو فیلوس اینفلوانزا ، استرپ پنومونی شایع ترین ارگانیسم ها هستند ولی پس از این دوره ارگانیسم های سخت درمان شونده همچون پسودومونا ، ای کولی ، آسینوباکتر ، پروتئوس و کلبسیلاارگانیسم های غالب هستند. MRSA معمولا پس از هفته اول بعنوان یک ارگانیسم اساسی عفونی مطرح میشود. اکثر پزشکان آنتی بیوتیک های وسیع الطیف را از همان اول شک به تشخیص شروع می کنند تا نتیجه آنتی بیوگرام و حال عمومی بیمار سیر تجویز آنتی بیوتیک ها را مشخص کند.
Auto-PEEP Or Auto –PEEP
غالبا در بیماران آسمی یا COPD اتفاق می افتد. این بیماران جهت خروج کامل هوا نیاز به فاز بازدمی طولانی تری دارند. در نتیجه ممکن است پیش از خروج کامل هوا فاز دمی شروع شود و در وافع یک فشار مثبتی در انتهای بازدم ایجاد شود.
شکل ایر تراپینگ
در این صورت فشار پیک بیمار به سطحی میرسد که ممکن است تروما به ریه ایجاد کند. تشیخص دقیق این واقعه تنها با واسطه اندازه گیری مانومتری ازوفاگوس است که بتوان تغییرات فشار پلورال را اندازه گرفت. اما عملا پزشک باید فشار ماکزیمم را زیر نظر داشته باشد در صورت تشخیص این حالت بیمار موقتا از ونتیلاتور جدا میشود تا کاملا بازدم صورت گیرد. سپس ونتیلاتور طوری تنظیم میشود تا دم کاهش یابد مثلا تعداد تنفس کم شود، حجم جاری کم میشود و یا جریان دمی زیاد میشود. همچنین تناسب I/Eدر بیماران انسدادی باید 3/1 یا 4/1 باشد . در حالت طبیعی یک به دو است.
فشار مثبت باعث کاهش ورودی خون به قلب شده و ادم محیطی ایجاد میشود. همچنین کاهش فشار خون و خون رسانی به کلیه هم ممکن است اتفاق بیوفتد. زخم معده و ایلوئوس هم شایع است. همچنین کاهش خروج خون از جمجمه به قلب باعث آژیتاسیون ، دلریوم و کاهش خواب میشود.
دیدگاهها
با سپاس از وقتی که میگذارید.
سلام
پدرم ١٠ روز پيش با يه تنگي نفس مختصر در ساعات اوليه به بيمارستان مراجعه كردند و بعد از چند ساعت زير دستگاه تنفسي قرار گرفتند چون ادم ريه تشخيص داده شد و سطح اكسيژن پايين آمده بود. فرداي آن روز بعد از اكو مري و تشخيص پارگي دريجه قلب، تحت عمل جراحي قلب و ترميم دريچه قرار گرفتند. همه چيز خوب بود، كليه و قلب و كبد خوب كار مي كردند و دكتر معتقد بود تا ٧٢ ساعت آينده از دستگاه تنفس جدا ني شوند. اما اينطور نشد، ٦ روز بعد از عمل حال عمومي بهتر بود و حتي چند ساعتي جدا از دستگاه بودند ولي به سرعت نفس نفس مي زدند و مجبور شدند به ديتگاه متصلش كنند. امروز ١٠ روز از عمل گذشته و با وجود عملكرد خوب قلب ، كبد ، كليه هنوز موفق نشده اند از دستگاه تنفسي جدايش كنند حتي سي اسكن مغز هم چيزي نشون نداد. دكترها مطمئن نيستند و مي گويند شايد مربوط زمان قبل از عمل و سطح پايين اكسيژن باشه و شايد هم عوارض بعد از عمل. پدر من با اين كه ٨٠ سالشون هست بسبار سرحال و سالم بودند، واقعن اميدي به برگشت عملكرد ريه و تنفس طبيعي هست؟
ممنون
اقای دکتر ثابت پور اینجاب از مطالب مختصر و مفید شما استفاده میکنم.
اینجانب برای اولین بار در ایران واحدی را بنام واحد تنفس در بیمارستان ولیعصر زنجان راه اندازی کردم و وظایفRespirator y Therapist را انجام میدهم. لطفا از "واحد تنفس" بازدید و بنده را از راهنماییهای خود بهره مند نمایید. با تشکر
خوراکخوان (آراساس) دیدگاههای این محتوا