
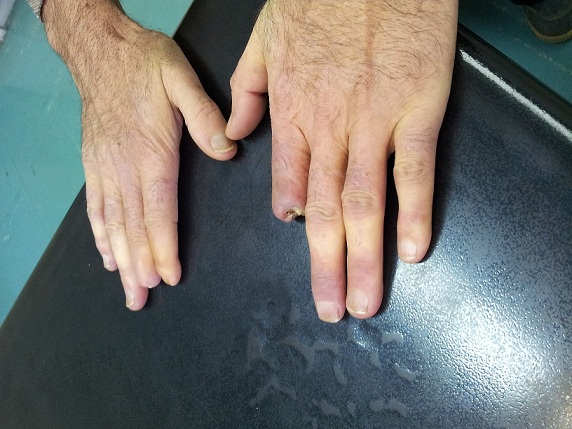
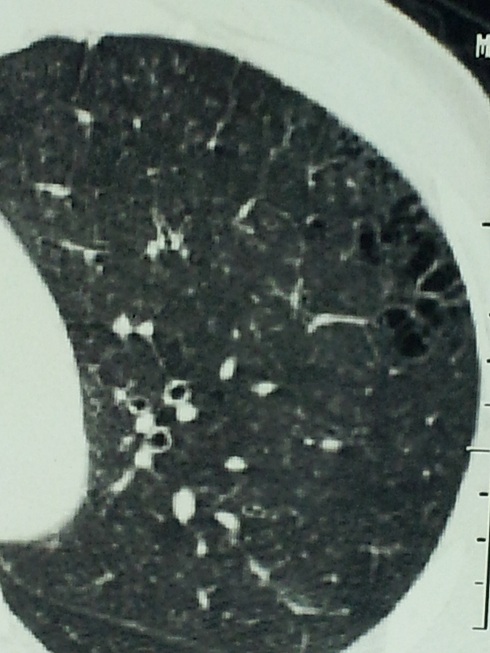

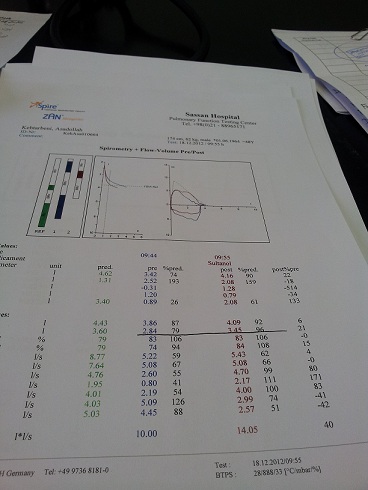
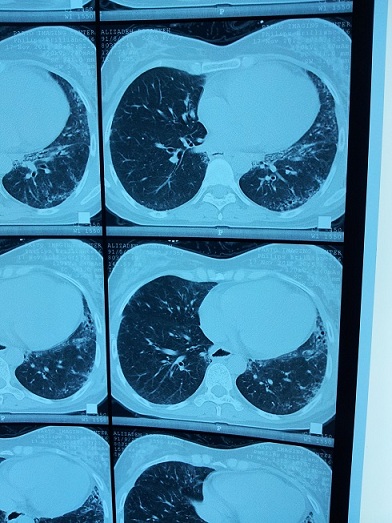
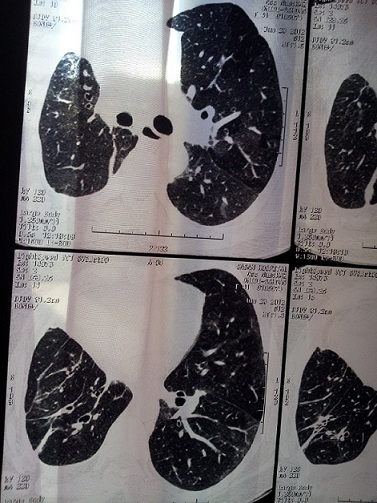
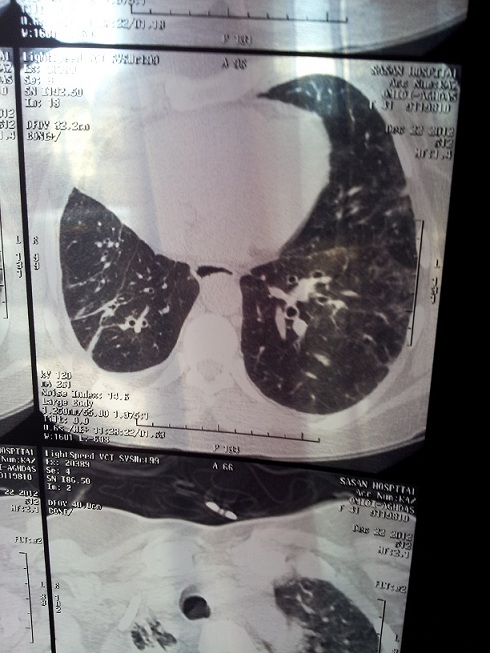
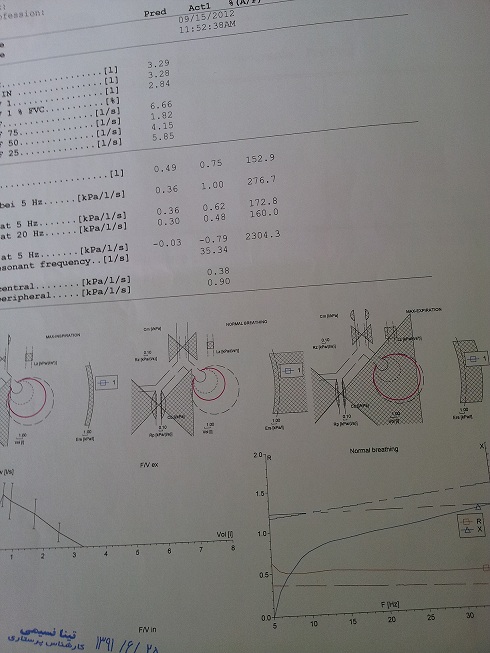
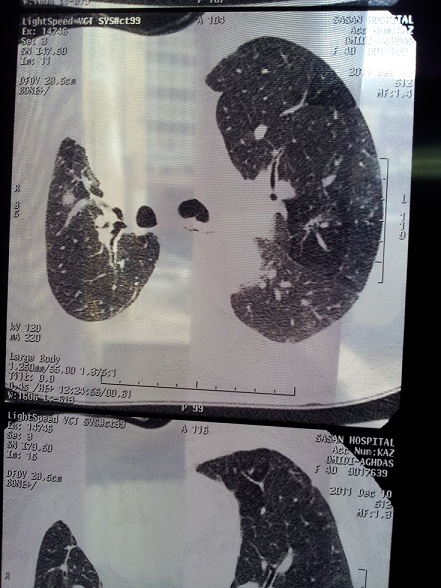
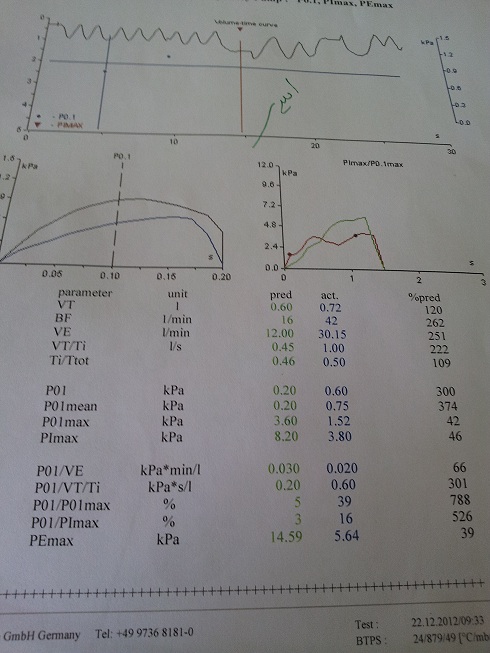
بیمار فوق از اصفهان مبتلا به سندرم crest است. سیگار می کشد و ضایعه غالب در ریه آمفیزم و در ریه دیگر ضایعات گراند گلاس دیده می شود. راههای هوائی کوچک در سی تی اسکن درگیر نیست و IOS در دو نمونه با فواصل چند ماه علائمی دال بر راههای هوائی کوچک را نشان نمی دهد.
شیوع واقعی اسکروزیس شاید حدود 400 در میلیون باشد. درگیری ریوی در 70% از این بیماران دیده می شود. اصولا دو مشکل اساسی در ریه این بیماران ضایعات عروقی و ضایعات نسج ریه می باشد. این درگیری بعد از درگیری مری در این بیماران در رده دوم قرار دارد و پس علل کلیوی شایع ترین علت مرگ این بیماران است. جهت کشف این دو مشکل باید تست های گاه بگاهی در بیماران بدون علامت انجام داد.
شایع ترین درگیری نسج ریه در این بیماران NSIP و UIP است. شایع ترین ضایعات عروقی هم افزایش فشار ریوی است. ریفلاکس مده در اغلب این بیماران دیده می شود که می تواند پنومونی آسپراسیون ایجاد کند که خود عاملی در بیماری نسجی ریوی شناخته می شود. برونشکتازی سیلندری نیز در این در حدود 55 %این بیماران دیده می شود که می تواند باعث افزایش عفونت ریوی شود. حتی برخی دارو ها که در درمان این بیماری استفاده می شوند همانند متوترکسید می تواند ضایعات ریوی ایجاد کند. شانس سرطان ریه در این بیماران هم بالا می رود.
بیماری نسجی در اغلب این بیماران دیده می شود. آنتی بادی آنتی سنترومر نقش محافظتی بر علیه بیماری نسجی ریوی دارد. وجود Anti-Scl70 antibody همراه است با افزایش شانس درگیری نسجی ریوی و آنتی بادی ضد U3-RNP همراه است با افزایش شانس PAH. Anti-Centromere Antibody همراه است با نوع LcSS. آنتی بادی Beta2GPI همرا ه است با افزایش شانس مشکلات انعقادی.
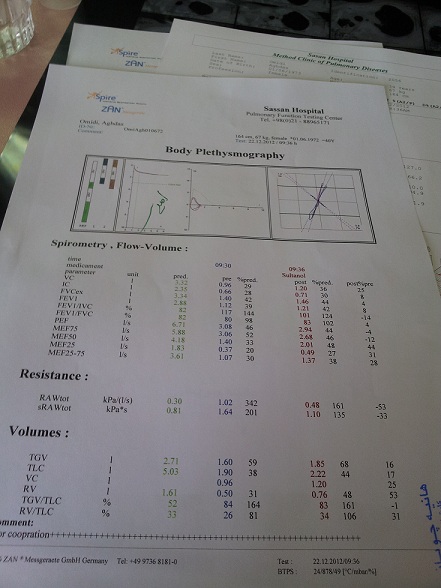
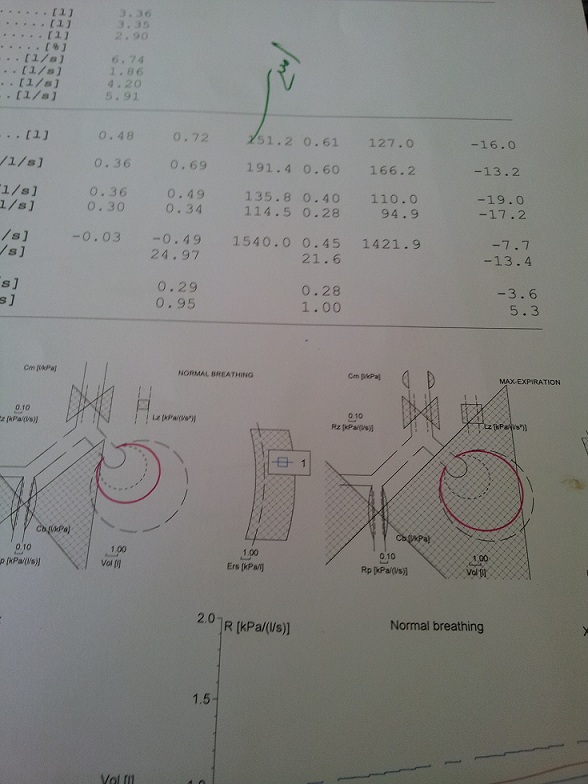
حتی بیماران بدون علامت هم ممکن است تست ها ی ریوی غیر طبیعی داشته باشند. نمای ریستریکتیو همراه با کوچک شدن پارامتری های حجم ریه دیده می شود. در 70% از بیماران DLCO کاهش می یابد و این کاهش بموزات شدت ضایعات نسجی ریوی می باشد و می تواند نشان دهنده چروگنوز بیماری باشد. هنگامیکه کاهش DLCO بهمراه کاهش حجم های ریوی و اسپیرومتری باشد نشان دهنده بیماری نسجی ریوی است و اگر همراه میزان نرمال حجم های ریوی و اسپیرومتری باشد نشان دهنده ضلیعات عروقی است.
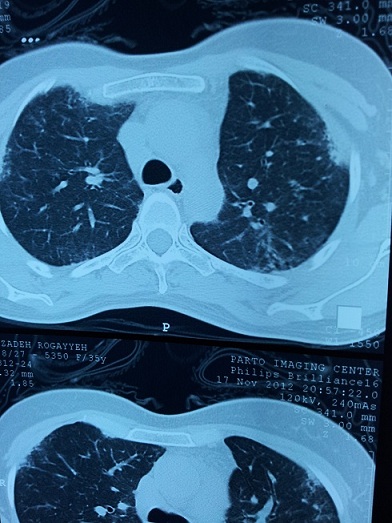
در این بیماری شایع ترین ضایع نسجی دیده شده در HRCT ..NSIP می باشد که با ضایعات گراند گلاس در محیط ریه شناخته می شود. ضایعات اولیه بصورت افزایش ضایعات هلالی زیر مخاطی در قسمت خلف لوب های پایینی ریه دیده می شود. هانی کامینگ در این نوع ضایعه دیده نمی شود. ضایعات UIP در این بیماران همانند fibrotic NSIP ظاهر می شوند. ضایعه Centrilobular هم بطور ناشایع تری رخ می دهد.
وسعت بیماری نسجی با FVC نسبت معکوس دارد و این می تواند در بررسی پروگنوز بیماری استفاده شود. اگر HRCT هم در حالت به پشت و هم به حالت روی شکم انجام شود آنگاه ضایعاتی که بعلت وزنی دیده می شوند تغییر می کنند.
بیوپسی ریه در این بیماران معمولا انجام نمی شود و اگر هم انجام شود ضایعات NSIP شایع ترین هستند. میزان نتروفبل و آئوزینوفبل در لاواژ دیده می شوند. افزایش ائوزینوفیل همراه است با ضایعات کمتر شدید و زودرس بیماری. ولی افزایش نتروفیل با شدت بیماری ارتباط دارد.
PAH یه ضایعه کشنده است. هم بطور اولیه و هم بطور همزمان با ضایعات نسجی دیده می شوند. بصورت افزایش فشار ریوی متوسط بالاتر از 25 یا در حال ورزش 30 تعریف می شود. در یک مطالعه تقریبا 10% بیماران مبتلا به این بیماری بودند. حتی ممکن است با سندرم CREST هم دیده شوند. ممکن است تا حالت شدید بدون علامت باشد. احتمالا افراد پیر و فرم LcLL بیشتر مبتلا به PAH می شوند. در عکس رادیوگرافیک برجسته شدن شریان ریوی و کاهش شاخه های محیطی دیده می شود. در صورت وجود کاهش DLCO به زیر 65% با وجود اسپیرومتری و حجم های طبیعی باید به PAH مشکوک شد. اکو کاریوگرافی تست خوبی در اسکرینیگ PAH است. اگر TR gradient> 45 به عنوان معیار شناخته شود حساسیت تست 75% خواهد بود. افزایش Pro-BNP حساسیت و دقت بیشتر از 90% دارد.
وجود ILD موجب کاهش طول عمر بیمار می شود. بیشترین کاهش FVC در سه سال اول بیماری رخ می دهد. شایع ترین نوع بیماری در یک مطالعه 76% NSIP و سپس 11% UIP است. پروگنوز هر دو تقریبا یکسان است. پروگنوز بد همراه شدت افت DLCO است.
در چه صورت درمان شروع می شود:
- بیماری فعال
- علائم تنفسی داشته باشند
- کاهش عملکرد تنفسی
در صورت عفونت فعال نباید داروهای ایمنو ساپرسیو استفاده کرد.
بیماری فعال عبارت اند از:
- بیماران در مراحل اولیه بیماری احتمال بیشتری دارند که بیماری فعال داشته باشند. این بیماران احتمال بهبودی بیشتری دارند.
- کاهش DLCO PFT نمایشگر بیماری ILD است. تست های سریال می تواند کمک کند که بیماری فعال شناخته شود
- ضایعات GGOدر HRCT نشان دهنده بیماری فعال است. و ضایعات رتیکولارو نودولار بیشتر نمایان گر فیبروز است.
- استفاده از لاواژ جهت تخمین بیماری فعال به اثبات نرسیده است
درمان این بیماری موضوع واضحی نیست چرا که انجام تحقیقات و ایجاد یک بازوی کنترل غیر اخلاقی بنظر می رسد. تا کنون درمان ترکیب ساکلوفسفامید و پردنیزولون 10 میلی گرم است. درمان ترکیبی آزاتیوپرین و پردنیزولون هم استفاده می شوند. از دوز بالای پردنیزولون نباید در این بیماران استفاده کرد چرا که احتمال مشکل کلیوی را در این بیماران زیاد می کند. در جهت کاهش احتمال عفونت PCP باید کوتریماکزازول 160/800 سه بار در هفته داد.
درمان PAH:
- در بیمارانی که علائم بالینیPAH را دارا هستند( تنگی نفس کلاس 2و3 و 4 WHO)
- کاتترازیساسیون قلب راست ابتدا باید انجام گیرد
- داروهای که استفاده می شوند آنتی گونیست Endothelin 1و پروستانوئید و مهار کننده 5 فسفودی استراز ها.
بوسن تان که قابل دسترسی در ایران هست در آزمون های مختلف تاثیر خود را نشان داده است. در افراد زیر 40 کیلو 62.5 میلی گرم دو بار در روز و در افراد بالای 40 کیلو ذوز نهائی 125 میلی گرم در روز است.
سیدانافیل هم با دوز 20 میلی گرم سه بار در روز هم در درمان PAH موثر است.

دیدگاهها
دختر بنده از روز تولد هم ap windowوهمvsdکوچ کی داشت ودر یک عمل باز apکاملان حل شده ولی vsdهنوز باقی هست قبل عمل فشار ریوی بسیار بالایی داشت 70میلی جیوه ولی بعداز عمل 40یا45 میلی جیوه شد داروهای مصرفی بعد عمل کاپتوپریل فروزماید بود که بعد1ماه مصرف دکترش قطع کرد وسیلدنافیل داد بعد مصرف 1 ماه سیلد نافیل الان فشار ریوی 50یا55 دارد علتش مشخص نیست الان 13 ماهه هست ودر یازده ماهگی عمل شده و در ضمن رفلاکس معده هم داشته لطفا راهنمای بفرمایید
خوراکخوان (آراساس) دیدگاههای این محتوا