COPD( Chronic Obstructive Pulmonary Disease)
تنها 10 تا 20 % از بیماران سیگاری بیماری COPD آنها مشخص می شود در حالیکه اکثرا مبتلا به بیماری انسدادی ریوی می شوند. این بیماری یک بیماری درمان پذیر و قابل پیشگیری با برخی آثار خارج ریوی است. عوارض ریوی بصورت انسداد هوائی است که کاملا برگشت پذیر نیست. انسداد هوائی معمولا پیشرونده و همراه با پاسخ غیر نرمال التهابی ریه است نسبت به گاز ها الوده است.
برونشیت مزمن: بصورت سرفه مزمن خلط دار سه ماه در سال برای دو سال متمادی تعریف می شود در صورتی که سایر علل رد شده باشد.
آمفیزم: بزرگ شدن دائم و غیر طبیعی فضای هوائی که در ناحیه دیستال برونشیول های تر مینال قرار دارند را آمفیزم گویند. اینها بعلت از بین رفتن دیوار های فضای هوائی بدون فیبروز بوجود می آیند. آمفیزم بهمراه انسداد متوسط یا شدید ایجاد می شود.
التهاب برونش ها در آسم بهمراه CD4+ T –lymphocytes ؛ ائوزینوفیل ها؛ IL-4 AND IL-5 است. ولی در برونشیت و آمفیزم بهمراه CD8+ T-lymphocytes, neutrophils, and CD68+ monocytes/macrophages .
آسم تمام سن ها را درگیر می کند و همراه با مرگ و میر پائین است. آمفیزم و برونشیت مزمن در سنین بالا 50 سال اتفاق افتاده و همراه مرگ و میر زیاد است.
برونشیت مزمن و آمفیزم اغلب با هم در یک بیمار وجود دارند.و برخی حتی ممکن است آسم هم داشته باشند. برونشیت مزمن و آمفیزم اگر همراه با انسداد نباشند ؛ COPD محسوب نمی شوند. بیماران با انسداد هوائی به علت برونشکتازی ؛ Cystic fibrosis؛ برونشیولیت انسدادی ؛ COPD محسوب نمی شود ولی اگر بعلت آسم باشد ( انسدا د غیر قابل برگشت) COPD محسوب می شود.
بسیاری از این بیماران زندگی بی تحرک دارند. علائم بیمار شامل تنگی نفس در حال حرکت ؛ سرفه و خلط است. این بیماران ممکن است از فعالیت اجتناب کنند( شایعترین علامت اولیه) . تنگی نفس ابتدا در حال فعالیت ایجاد می شود. خلط ابتدا در صبح و سپس در سراسر روز ایجاد می شود.
علائم بیماری در 62% متغبیر است و معمولا صبح بدتر است. معمولا این بیماری بعلت سیگار شدن بوجود می آید ؛ گرچه در برخی بیماران هیچ علتی پیدا نمی شود. در حدود 20% از این بیماران سیگار بعنوان عامل ایجاد کننده COPD نیست. بیماران با کاهش وزن پیش آگهی بدتری دارند ولی اغلب این بیماران چاق است.
در اوایل بیماری علائم زیادی دیده نمی شود. اما در بیماران شدید کاهش صداهای ریوی ؛ افزایش قطر قدامی خلفی قفسه صدری؛ دیافراگم فلات و خس خس وجود دارد. در مراحل شدید تر بیمار بسمت جلو خم می شود و دست ها خود را باز کرده روی ران های خود میگذارد. بازدم از طریق لبهای قنچه شده خارج می شودو رتراکشن فضاهای بین دنده ای پائین در زمان دم ( Hoover`s sign ) دیده می شود.
اسپیروی متری ضایعه انسدادی را نشان می دهد. تقریبا 50% از بیماران با COPD با شدت متوسط با عکس رادیوگرافی ساده می توان بیماریشان را تشخیص داد. افزایش رادو لوسنسی در رادیو کرافی ؛ عروق ریوی بسرعت کوچک می شوند قبل از اینکه به محیط برسند. دیافراگم فلات شده و افزایش فضای پشت جناغ در عکس لاترال دیده مشئند. بولا که قطری بالاتر از 1 سانت دارد بعلت بیماری لوکال است. برجسته شدن سایه ها ی عروق ریوی و بزرگ شدن قلب نشانه ها هیپر تانسیون ریوی است.
عکس رادیو گرافی ساده 15% از بیمار های انفیلتراتیو ریوی ؛ 30% از برونشکتازی و 60 % از آمفیزم ها را نشان نمی دهد. عکس رادیو گرافی ساده فقط در 23 % موارد با اطمینان به تشخیص می رسد. این در حالیست که HRCT با اطمینان 93% ما را به تشخیص می رسانند. در این اسکن قطعات 1 میلی متر با فاصله 1 سانتی متر از ریه گرفته می شود. این اسکن می تواند فیشر های بین لوبی را هم نشان دهد. وقتی بیمار به کمر خوابیده روی هم افتادگی قسمت خلفی و پائینی ریه ممکن است بصورت بیماری نشان داده شود. به کمر خوابیدن برای بیمار های که عکس رادیوگرافی اشان طبیعی باشد مناسب است.
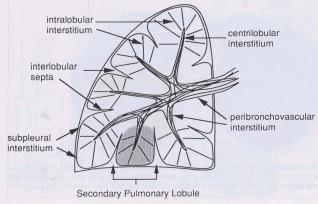
لوبول های ثانوی ریوی با دیوار های بین لوبولی محاصره می شوند. قطر آنها 1 تا 2.5 سانت است و از جمع 3 تا 5 آسینی تشکیل می شود. آسینوس قسمتی از ریه است که دیستال به ترمینال برونشیول است و شامل 400 آلوئول است. شناخت سنتری لوبولار در شناخت بیماری ریوی خیلی مهم است.
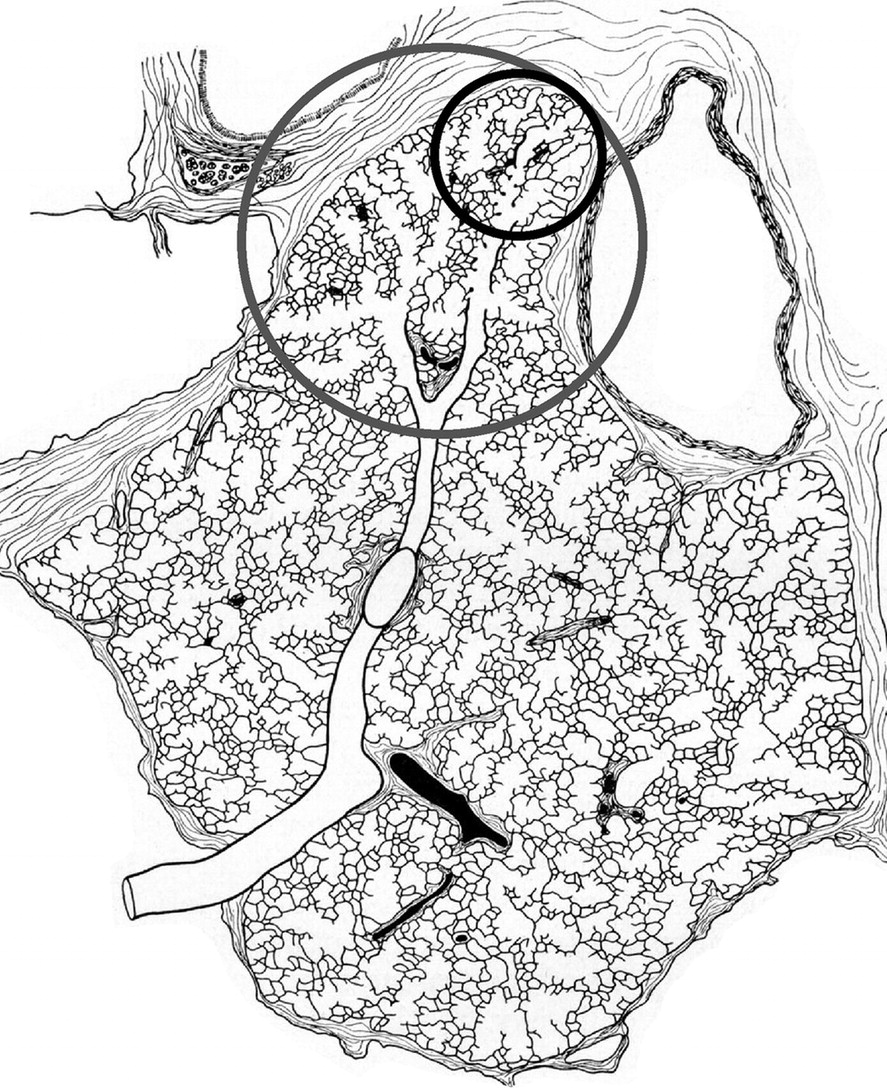
در عکس رادیوگرافی عروق ریوی بناگاه باریک شده و هیپر لوسنت ریوی دیده می شود. دیافراگم فلت و قلب قطره ای ؛ و افزایش رترواسترنال در عکس لاترال علائم COPD در عکس رادیوگرافی معمولی است. Bullae یک ضایعه هیپر لوسنت به اندازه 1 سانت یا بزرگتر است. سایه عروقی نافی برجسته می شود و نا مشخص شدن سایه قلب در عکس لاترال دیده می شود.
سی تی اسکن بخوبی آمفیزم را نشان می دهد. سی تی اسکن نوع پان آسینار و سانتری آسینار را تفرق می دهد.
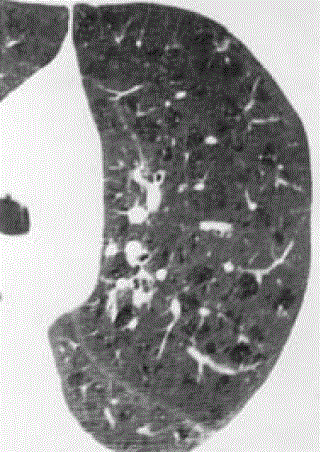
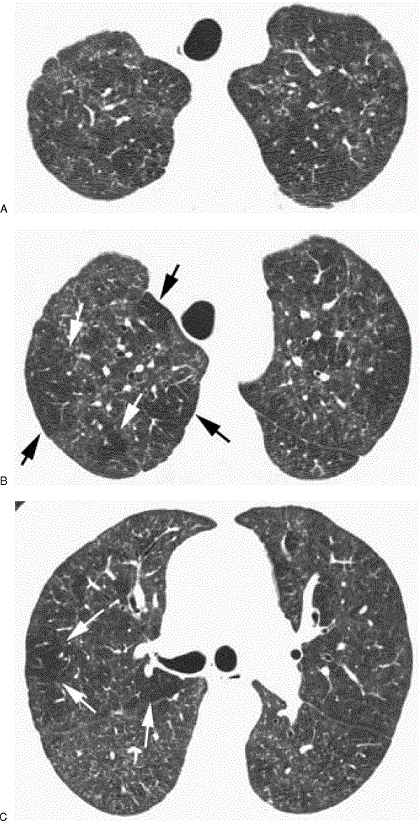
در شکل بالا و پائین سینری لوبولار آمفیزم دیده می شود. به شریان های داخل آمفیزم توجه کنید و اینکه دیواره مشخصی در اطراف لکه های سیه دیده نمی شوند.. il
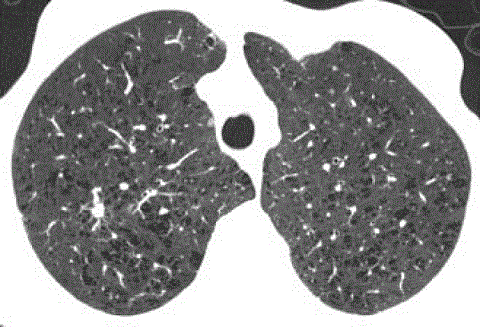
در شکل زیر هم نوع پرا سپتال و سنتری لوبولار دیده می شود. سنتری لوبولار دیواره ندارند و برخی حاوی شریان هستند. نوع پارا سپتال هم دیواره نازکی دارند و زیر پرده پلورال دیده هستند.
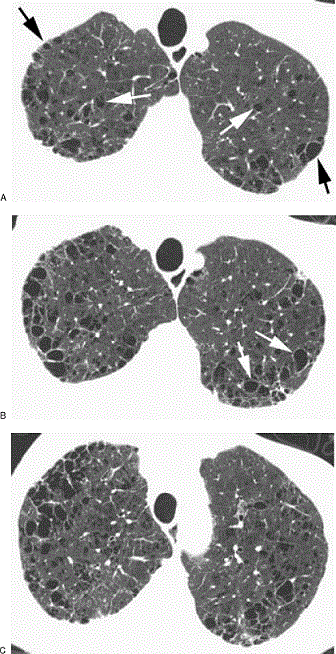
دو تشخیص افتراقی لانگرهانس هسیتو سیتوزیزو لنف آنژیو میوماتوزیز است.
LAM یکبیماری نادری که ریه را بخصوص در گیر می کند. علت آن افزایش سلولهای عضلانی و اسبایندل ( Spindle ) است. کست های متعدد در ریه بهمراه بزرگ شدن لنف نود های مدیاستن و ناف ریه دیده می شود. بهمین علت گاهی شیلو توراکس هم در این بیماری دیده می شود. گاها ورید های ریوی مسدود شده باعث افزایش فشار خون ریوی و هموپتزی می شود. تغییرات پاتولوژیک این بیماری در ریه باعث شکل گیری ضایعاتی مثل آمفیزم می شود. تشخیص بیماری با ترانس برونکیال بدست می آید. بیماری معمولا در زنان سنین باروری اتفاق می افتد. علائم تنگی نفس؛ پنوتوراکس و سرفه است. 60 % شو توراکس ؛ 80 % پنوموتوراکس و 30 یا 40 %هموپترزی . DLCO کاهش می یاند؛ 60 % هیپو کسی و 50 % علائم انسداد ریوی دارند. اغلب بیماران در عرض 5 تا 10 سال می میرند. درمانهای هورمونی پروجسترون ؛ تاموکسی فن و برداشتن تخمدان ها است. بیماری با کیست هایی با دیواره نازک و در اندازها مختلف اما نه با اشکال مختلف دیده می شوند. در همه قسمت های ریه دیده می شوند. هر چه بیماری پشرفت می کند تعداد کیست ها بیشتر می شود و سایز آنها بزرگتر. بیماری در 57% موارد کلیه را هم درگیر میکند.
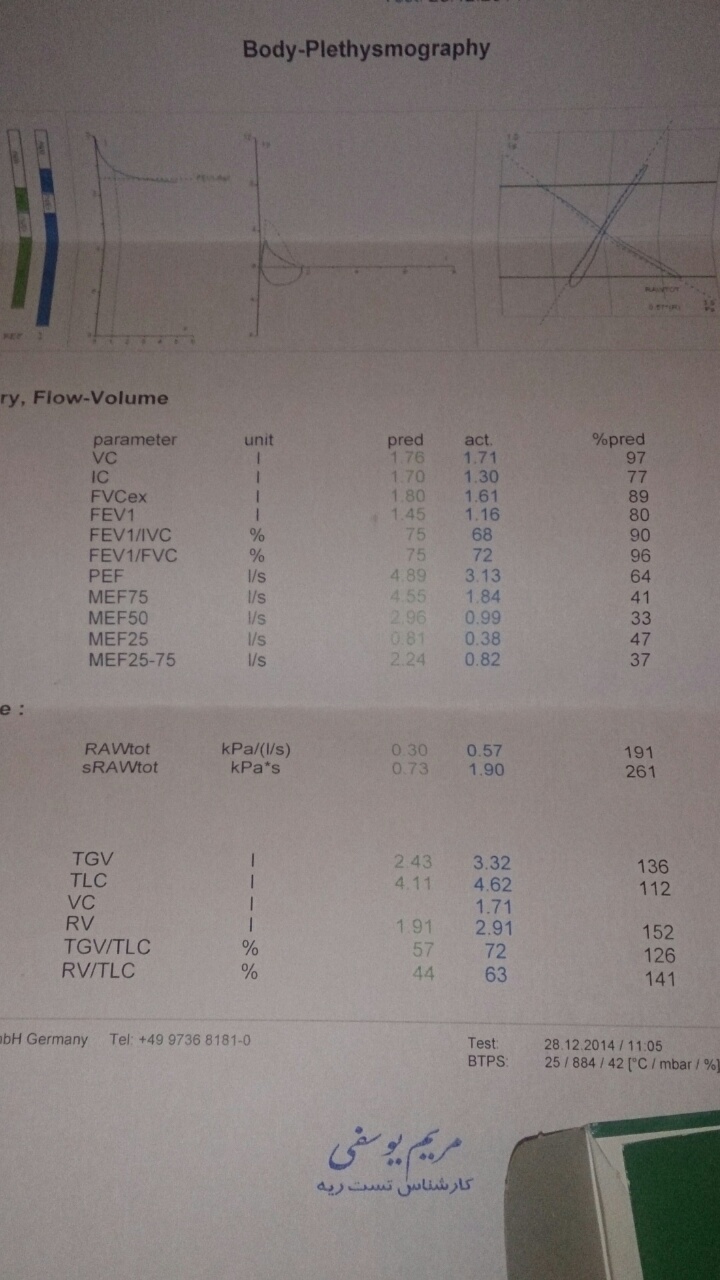
بیماری LAM بیماری نادری است که با Tuberous Sclerosis آنژیولیومایوما کلیوی و راههای لنفاوی ؛ ارتباط دارد. بیشتردر زنان دیده می شود. همراه است با تنگی نفس؛ پنوموتواکس و تجمع مایع لنفاوی و لنفادنوپاتی شکمی. همراه است با کاهش سالانه FEV1 بمقدار 70 تا 120 سی سی. می توان از روی سی تی اسکن آن را تشخیص داد. گرچه داشتن بیوپسی بخصوص در موارد همراهی با تجمع مایع لنفاوی و TS. درمان با آنتاگونیست های استروژن هنوز اثبات نشده است. همچنین د ر صورت برگشت پذیری در واسپیرومتری برونکودیلاتورها هم می تواند استفاده شود. درناژ پنوموتراکس و پلورزیز در اولین حمله باید صورت گیرد تا دوباره بوقوع نپیوندد..آنژیومیو لیپومای بالای 4 سانت باید آمبولیزه شوند تا خونریزی نکنند. اغلب بیماران می توانند مسافرت هوائی داشته باشند. پیوند ریه هم باید مد نظر باشد. در 30 % از زنان مبتلا به TS مبتلا به این بیماری می شوند. علائم ریوی این بیماری معمولا غالب است . معمولا زنان 3 تا 5 سال علائم تنفسی و 2/2 بار پنوموتوراکس دارند قبل از اینکه تشخیص بیماری داده شود.
در سی تی اسکن ضایعات سیستیک با دیواره تازک دیده می شود و ممکن است همراه آنژیومیو لیپوما ؛ TS و شیولوتوراکس باشد. آمفیزم معمولا دیواره ندارد. در LCH کست ها دیواره ضخیمتری دارند وهمراه با بی نظمی هستند در قسمت میانی و بالائی ریه قرار دارند. ندول های منشر شده در ریه هم از خصوصیات LCH می باشد. البته میکرو ندولار های ناشی از هیپرپلازی پنوموسیت ها در TSC هم دیده می شوند. سن تشخیص این بیماری 35 ساله بطور متوسط است.و اغلب ضایعات انسدادی دارند. DLCO بعلاوه FEV1 سالانه با سرعت بیشتری سقوط می کنند. در این مورد آنهائی مه به پنوموتوراکس مبتلا می شوند پروگنوز بدتری خواهند داشت. مرگ و کیر این بیمار در 10 سال 20 % است. یک مطالعه در ژاپن نشان داد که وجود پنوموتوراکس همراه است با بیماران جوان و پروگنوز بهتر. کلا میزان زنده ماندن 10 ساله حدود 90 % است. درمان های هورمونی و برداشتن تخمدان هم امروز اثرشان زیر سوال است.
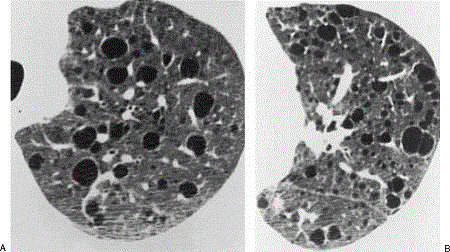
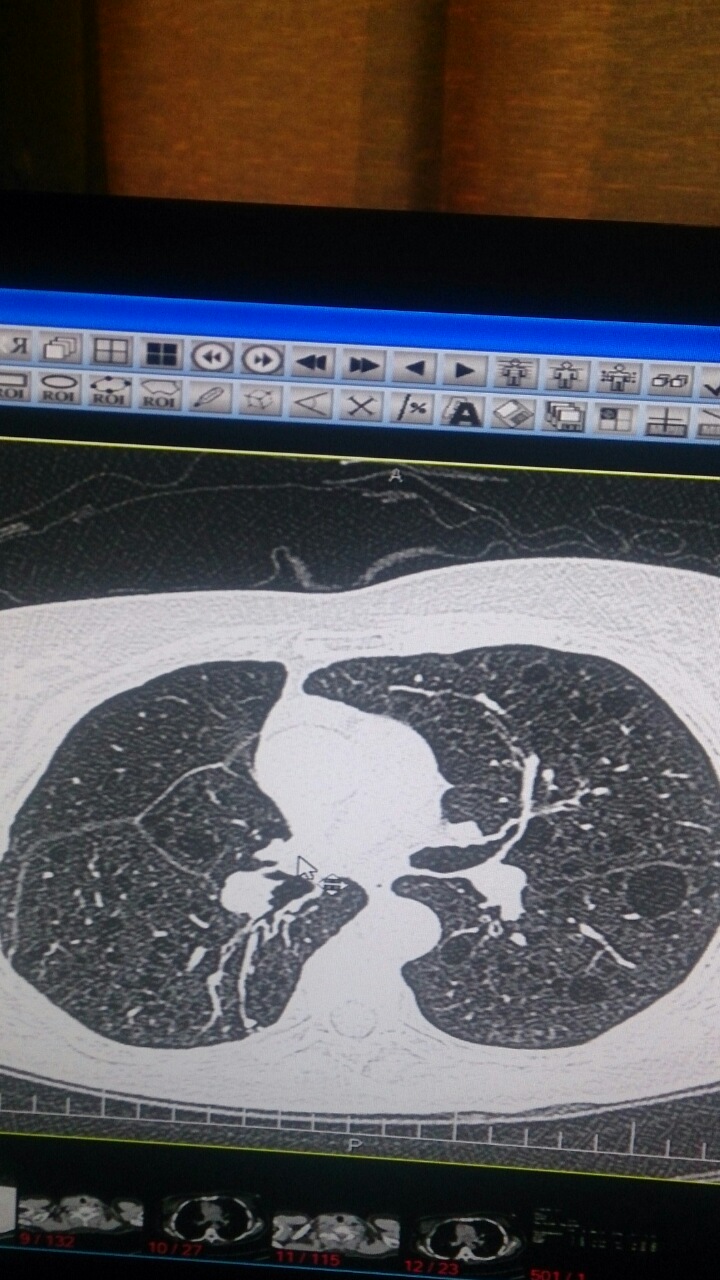
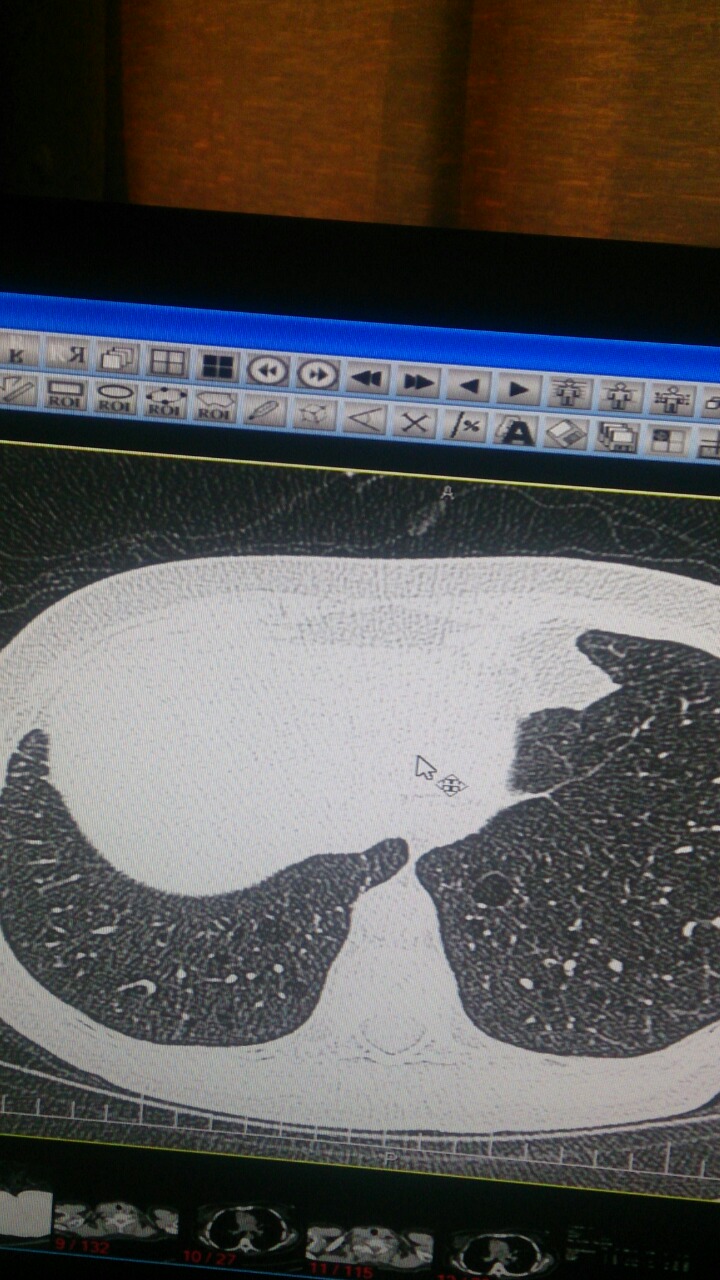
تصویر یک خانم 30 مبتلا به LAM. کیست های با سایز های مختلف که جاهای مختلف ریه چه بالا و پائین ریه را درگیر می کند. هر چه وسعت بیماری بیشتر DLCO کاهش بیشتری می یابد.
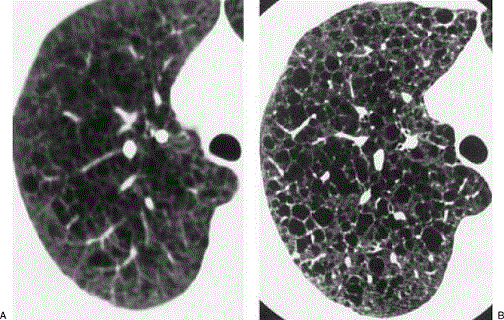 HRCT بالا نشان دهنده یک LAM در یک بیمار 50 ساله . کیست های بار دیواره مشخص و منظم بر خلاف آمفیزم. پارانشیم ریه سالم بنظر می رسد.
HRCT بالا نشان دهنده یک LAM در یک بیمار 50 ساله . کیست های بار دیواره مشخص و منظم بر خلاف آمفیزم. پارانشیم ریه سالم بنظر می رسد.
لانگر هانس هستیو ستوز LCH بیماری است نادر ؛ 90% سیگاری هستند. میانگین سن 32 است. مرد و زن هر دو بطور مساوی درگیر می شوند. بیشترین علامت سرفه و تنگی نفس است و در 20 % پنوموتوراکس . در 50 % موارد بیماری ساکت می ماند؛ 25% عقب نشینی و 25% پیشرفت می کند.
بیماری PLCH یک بیماری نادر ی است که عموما در افراد سیگاری اتفاق می افتد. این بیماری بعلت تجمع سلول های لانگرهانس و التهابی در راههای هوائی کوچک بصورت ضایعات ندولر بوجود می آید. در مراحل پیشرفته تر کیست و فیبروز شکل می گیرد. در سی تی اسکن تدول ها و کیست ها دیده می شوند. تشخیص ممکن است با سی تی اسکن و با اطمینان بیشتری با بیوپسی داده می شود. سیگار باید ترک شود چرا که گا هی بیماری می تواند پست رفت کند. پروگنوز غالبا و بخصوص در آنهائی که عملکرد ریوی ثابتی داشته باشند خوب است.
رتیکولو نودولار در ابتدای بیماری و تغییرات سیستک بعدا شکل می گیرد. ضایعات اغلب در قسمت میانی و فوقانی ریه دیده می شود. ندول های بین 1 تا 10 میلی متر هستند. کیست های دیوتره نازک و یا ضخیمی را دارندو با سایز های 1 میلی متری تا 20 میلی متری دیده می شوند. شایع ترین تغییر کاهش DLCO است که در 75 % دیده می شوند. ریستریکتیو در ابتدای بیماری و انسداد در عملکرد ریه در آخر بیماری دیده می شوند. در یک مطالعه نشان داده شد که انسداد دیده شده در PFT بیشتر از آن است که از سیگار کشیدن بر می آید و این مبین بیماری راههای کوچک هوائی است. هین بیماران تنگی تنفسی اشان ناشی از نارسائی عروقی است.
در 40 % مواردی که بیماری کاملا بر ریه سوار شده بیوپسی ترانس برونکیال کمک کننده است و میزان CD1a در لاواژ هم اگر بیشتر از 3% باشد کمک کننده است. اگر این درصد به بیش از 5% برسد تشخیص تقریبا قطعی است. در موارد شدید از کورتون و ایمونوساپرسیو ها کمک می گیریم. طول عمر آنهائی که همراه با هیپرتاسیون ریوی است بدتر می شود. زندگی این بیماران کوتاهتر از افراد عادی است و بسیار متغیر است.
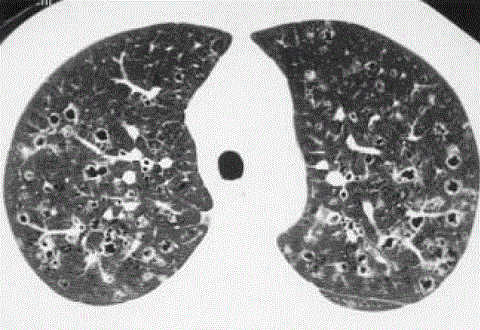
یافته ها LCH در HRCT
- کیست های با دیواره نازک ؛ با شکل های متفاوت و غیر معمول و کمتر از 1 سانت قطر
- کیست هایی با دیواره ضخیم
- ندول
- درگیری قسمت های بالای ریه و عدم درگیری زاویه کستوفرنیک
- GGOs
- نمای موزائیکی با احتباس هوائی
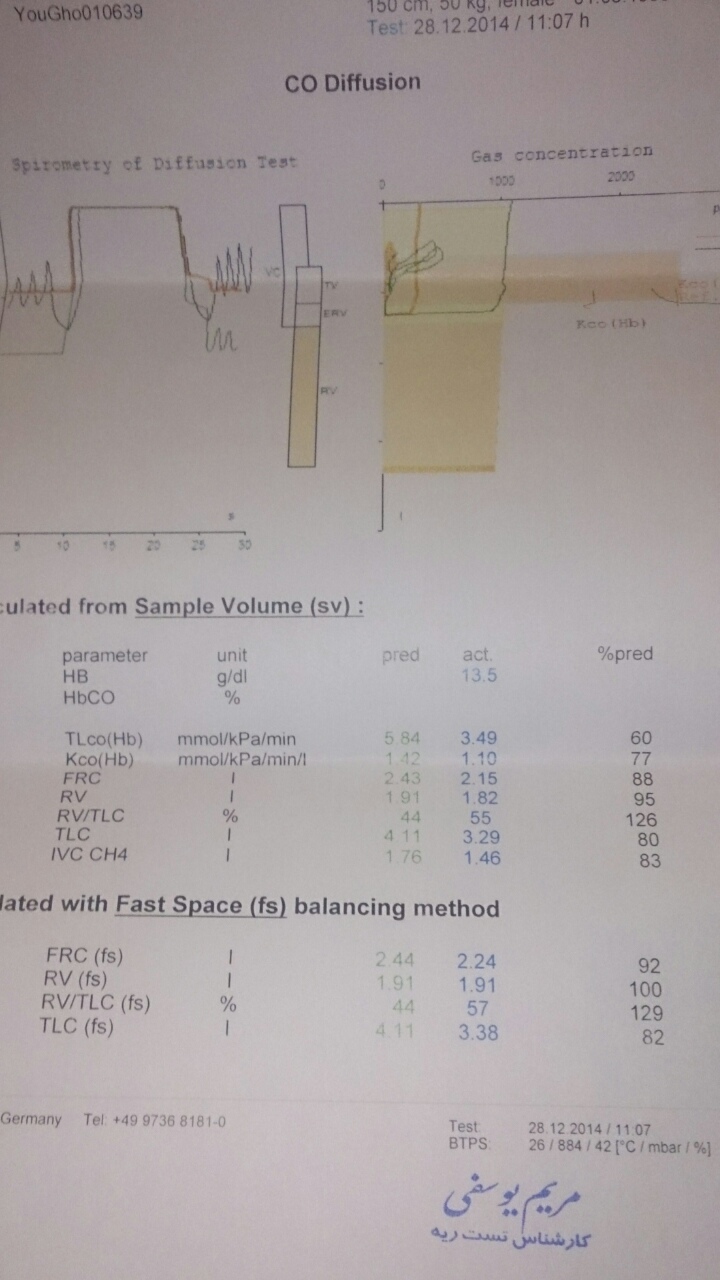
پان آسینار آمفیزم( کل آسینار را درگیر می کند) می تواند در قسمت پائینی ریه وجود دارد. پانآسینار آمفیزم می تواند موجب از بین رفتن واسکولاریته شود. در ABG هیپوکسی در بیماری ملایم وجود دارد. در موارد شدید تر و بخصوص هنگامی که FEV1 به زیر 1 لیتر هیپر کاپنی دیده می شود. نسبت FEV1/FVC <0.7 معمولا نشان دهنده انسداد راههای هوائی است. FEV1<0.8 است. باید توجه داشت که نسبت FEV1/FVC با سن کاهش می یابد. سایر یافته ها شامل کاهش Inspiratory Capacity؛ Vital Capacity؛ افزایش TLC ؛ FRCو RV است. گرچه کاهش DLCO متناسب با شدت آمفیزم است ولی این تست در آمفیزم های خفیف حساس نیست.
در افراد بدون علائم بالینی یا سابقه سیگار کشیدن نباید اسپیرومتری بعنوان اسکرینیگ انجام داد چرا که انسداد هوائی بدون علائم نیازی به درمان ندارد؛ چرا که افرادی که انسداد هوائی بدون علائم و بدون سابقه آسم دارند ؛ عملکرد ریه آنها به اندازه سیگاری ها یا آنهائی که علائم COPD دارند کاهش نمی یابد. از طرفی هم 20% از سیگاری ها و یا بیماران آسمی با کاهش عملکرد ریه به پزشک جهت انجام اسپیرومتری مراجعه نمی کنند. کاهش FEV1 حتی به اندازه طبیعی هر ساله همراه است با افزایش حوادث قلبی.
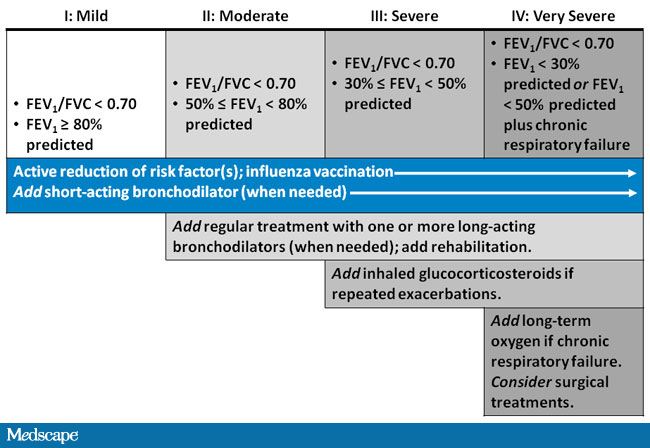
غالبا جهت اندازه گیری شدت بیماری از FEV1 استفاده می شود. این بخاطر این است که اندازه گیری FVC با افزایش شدت بیماری مشکل تر می شود چون بیمار در بازدم کامل مشکل پیدا می کند. اندازه گیری عددی BODE معیاری بهتری برای تخمین پیش آگهی بیماری نسبت به GOLD است چرا که علائم خارج از ریوی COPD را هم لحاظ کرده است. بر اساس این معیار 18% از آنهائی که نمره آنها بین 7 تا 10 می شود ؛ 57% آنهائی که نمره آنها بین 5 تا 6 می شود ؛ 67% آنهائی که نمره آنها 3-4 می شود و 80% آنهائی که نمره آنها بین 0 تا 2 می شود 4 سال عمر می کنند.
درمان:
گشاد کننده شامل beta agonist ؛ آنتی کونینرژیک ها و تئو فیلین هستند. ابتدا باید گشاد کنند های کوتاه اثر استفاده شود و اگر علائم بهبود نیافت گشاد کننده های طولانی اثر موثر است. همه گشاد کنند های کوتاه اثر علائم ریوی و ظرفیت ورزشی را بهبود می دهندو باعث کاهش تنگی نفس می شوند. ترکیب beta agonist و انتی کولینرژ یک امروزه ترجیح داده می شوند چرا که باعث افزایش FEV1 بیشتر از استفاده تکی هر کدام از این داروها می شوند. در مورد کاهش میزان عود حاد این بیماری اثر این داروها مورد سوال است. امروزه این داروهادر موقع بروزعلائم بالینی استفاده می شوند.
استفاده از گشاده کننده ه ای طولانی اثر در موارد مرحله 2 این بیماری استفاده می شود. سالمترول میزان عود این بیماری را شدیدا کاهش داده؛ باعث بهبود ظرفیت های ریه شده و کیفیت زندگی را بهبود می دهد. میزان کاهش مرگ و میر قابل توجه نیست.
Tiotropium و Indacaterol اولی آنتی کولینرژیک و دومی Beta agonistطولانی اث هستند و هر دو FEV1 را در 24 ساعت پس از شروع دوز در بیما ران متوسط تا شدید COPDافزایش می دهند. اینداکاترول میزان عود بیماری را هم کم می کند. در مقاسیه با سالمترول اینداکاترول میزان FEV1پس از آخرین دوز را بیشتر افزایش می دهد.
تیوتروپیوم عملکرد ریه را بهبود داده و میزان هیپرایفلاسیون داینامیک ریه را کاهش داده ؛ میزان تنگی نفس و عود بیماری را کاهش می دهد. این دارو همچنین میزان کاهش FEV1 را کاهش می دهد. تاکنون شواهدی بر اثر نامطلوب بر قلب و عروق ناشی از این دارو بدست نیامده است.
در یک مطالعه بزرگ تیوتروپیوم زمان رسیدن به عود را افزایش می دهد و میزان عود بیماری را کم می کند.
ترکیب تیوتروپیوم و سالمترول در یک مطالعه ارجحیتی بر تیوتروپیوم تنها ندارد. ترکیب تیوتروپیوم و فورمترول نسبت بر تیوتروپیوم تنها اثر بهتری روی عملکرد ریه دارد.
استروئید های استنشاقی باعث کاهش عود بیماری می شود ولی روی عملکرد ریه و میزان مرگو میر اثری ندارند. در COPDنباید به تنهائی استفاده شود.
دارو های ترکیبی استروئید و گشاد کنند های طولانی اثر در اسیج 3 تا 4 GOLD استفاده می شوند بخصوص آنهائی که علائم ریوی و عود زیادی دارند. مطالعه TORCH نشان داد که ترکیب سالمترول و فلوتیکازون بطور چشمگیری موجب بهبود عملکرد ریه ؛ وضعیت سلامت و کاهش عود بیماری می شوند. میزان مرگ ومیر درمان ترکیبی مشابه بیمارانی که سالمترول به تنهائی گرفتند و لی به میزانی زیادی کمتر از بیمارانی بود که استروئید تنها استفاده کرده بودند.
یک مطالعه دیگر INSPIRE نشان داد میزان عود بیماری در هر دو گروه تیوتروپیوم و گروه فلوتیکازون+سالمترول یکسان بود. اما میزان مرگ و میر کمترو کیفیت زندگی در گروه ترکیبی بالاتر بود. میزان پنومونی در گروه ترکیبی بیشتر بود.
مطالعه دیگری نشان داد که ترکیب تیو تروپیوم +فورمترول باعث افزایش FEV1 بیشتری بعد از 6 هفته در بیماران متوسط و شدید نسبت به سالمترول +فلوتیکازون گردید.
اکسیژن در بیمارانی که دچار هیپوکسی در تست 6 دقیقه پیاده روی می گردند استفاده می شود.
درمان سه اسپری: در مطالعه UPLIFT نشان داده شد که اضافه کردن تیوتروپیوم بر ترکیب LABA+ICS باعث بهبود جریان هوا ؛ کاهش عود و بهبود کیفیت بیماری می شود. مطالعه دیگر هم نشان داد ترکیب تیوتروپیوم +سالمترول +فلوتیکازون موجب کاهش بستری در بیمارستان ؛ و بهبود عملکرد ریه می شود. مطالعه دیگر نتیجه مشابهی در مورد ترکیب Symbicort+Tiotropium را نشان داد.
مطالعات متعدد نشان داده که تئو فیلین مو جب بهبود FEV1؛ FVCو DLCO ؛ عملکرد عضلات تنفسی و کاهش تنگی نفس می شود. استفاده از دارو های ریتارد موجب بهبود علائم شبانه می شود. سطح خونی آن بین 8 تا 10 میکروگرم در میلیلیتر باید باشد.
Acetylcysteine یک داروی موکولیتیک است . این دارو روی جریان هوا یا حجم خلط اثر ندارد و همچنین می تواند ایجاد برونکواسپاسم کند. مطالعات نتوانست اثر آنتی اکسیدان این دارو را اثبات کند. افزایش مایعات هم در بیمارانی که دهیدراسیون نداشته باشند ارزشی ندارد.
آنتی بیوتیک مزمن دراین بیماران توصیه نمی شود. اما استفاده مزمن از ماکرولید ها( در یک مطالعه روی 109 بیمار) در بیماران COPD برای یک سال( اریترومایسن 250 میلی دو بار در روز) بطور چشمگیری موجب کاهش عود حاد این بیماری شد.
استفاده از اکسیژن باعث افزایش عمر و کیفیت زندگی در COPD می شود. استفاده از اکسیژن در موارد PaO2<55 یا SPO2<88 است. در مواردی که بیمار هیپوکسی شبانه ( افت paO2 بیشتر از 10 میلی متر جیوه یا SaO2 بیشتر از 5%)؛ علائم کورپلوناله با ادم دست و پاها داشته باشد یا هماتوکریت بالای 55 باشد این مقدار کمتر از 60 محاسبه می شود. اکسیژن در مواردی که در هنگام ورزش اگر باعث بهبود تحمل ورزش شود می توان تجویز کرد. مطالعات نشان داد که هیپراکسیا تا FIO2 بیشتر از 50% یا اکسیژن با جریان 6 لیتر در دقیقه میزان تحمل ورزش را افزایش می دهد.
تجویز اکسیژن می تواند میزان V/Q نامتناسب را افزایش می دهد؛ چرا که نواحی کم تهویه شده بواسطه هیپوکسی جریان خون کمی دارند. با تجویز اکسیژن میزان حمل CO2 توسط هموگلوبین کم می شود و در نهایت میزان تهویه دقیقه ای کم می شود. افزایش CO2 باعث افزایش جریان خون داخل مغزی و در نتیجه افزایش داخل جمجمه و کاهش قدرت ضربان قلب می شود. در افراد سالم افزایش این گاز به میزان 60 تا 70 باعث خواب آلودگی می شود در حالیکه در بیماران COPD این میزان میتواند تا 90 یا 100افزایش یابد و خواب آلودگی ایجاد نکند. علت اصلی هیپر کاپنی V/Q نامتناسب است. برخی از بیماران با هیپر ونتیلاسون مانع هیپر کاپنی می شوند اما به بهای افزایش کار تنفس.
جهت کشف این موضوع که بیمار قادر مسافرت هوائی است 1. اگر SPO2 بیمار بالای 95% باشد بیمار با پرواز PaO2>55 خواهد داشت و بیمار نیاز به انجام هیچ تستی ندارد 2. اگر SPO2< 92 باشد بیمار باید اکسیژن هنگام پرواز دریافت کند. 3. اگر SPO2 بین 92 تا 95 باشد باید بیمار تست انجام دهد. این تست ترکیبی از نیتروژن و اکسیژن را بکار می برد ( استفاده از ونچوری ماسک 35% با گاز نیتروژن) که میزان اکسیژن به 15% کاهش می یابد. وقتی SPO2<85% شد ABG گرفته می شود. اگر هم SPO2>88% بمدت 20 دقیقه شد انگاه ABG گرفته می شود. اگر PaO2>55 اکسیژن در حال پرواز نیازی نیست و اگر PaO2<50 باشد بیمار نیاز به اکسیژن خواهد داشت. PaO2 بین این دو عدد تست بینابینی است و تست در هنگام ورزش باید انجام شود.
واکسن پنوموکوک هم در بیماران بالای 65 سال یا FEV1<40% و واکسن سالانه انفلانزا در همه بیماران COPD باید استفاده شود.
Lung Volume reduction Surgery:
- سن کمتر از 75 سال
- تنگی نفس شدید
- قطع سیگار بیشتر ار 6 ماه
- FEV1<45%
- DLCO>20%
- RV>150% و TLC >100% و RV/TLC افزایش
- آمفیزم در لو ب های بالا
- 6 MINUTES WALK> 140 METRE
اخیرا روفلومیلاست بصورت قرص نیم میلی گرمی در روز برای بیماران که از بیماری شدیدی رنج می برند و جهت جلوگیری از حملات این بیماری در آمریکا و اروپا به بازار داروئی عرضه شده است. عارضه جانبی این دارو شامل بی اشتهائی ، تهوع و اسهال است. نباید در بیماران کبدی بکار رود.
مطالعات اخیر در مورد استاتین نتایج متناقصی را نشان می دهد، و در یه مطالعه خیلی اخیر هم نشان داده شددکه اصلا نمی تواند تاثیری در روند این بیماری داشته باشد.
دیدگاهها
و میخواستم بگم که قلب من سمت راست هستش
برای همین از بچگی وقتی به دنیا اومد با مشکل ریوی مواجه بودم
من از بچگی غلط های منظمی دارم به رنگ سبز دکتر هم رفتن عده ای
گفتن تا 7 سال درمان میشه اما متاسفانه درمان نشد و من تا این
سن گرفتار این هستم چند مدت پیش که دکتر رفتم عکس برداری های
و اسکن هایی که گرفته بودن نشون میداد که ریه سمت راستم کلان بزرگتر شده.
اقای دکتر من قرار هست ازدواج کنم میخواستم بدونم که این مشکل
برای اینده برام دردسری ایجاد نمیکنه؟؟
جواب: باید علت سرفه مشخص شود تابتوان دارویی تجویز نمود.
من یه سرماخوردگی گرفتم و بعد از یه هفته دچار سرفه شدم الان حدود یکماهه همش سرفه میکنم..
چندبار دکتر رفتم شربت و قرص دادن ولی اثری نکرد
الان اتریش زندگی میکنم ...
پنجسال پیش ایران بودم و همین مشکل پیش اند و دکتر ریه یه شربت تیوفیلین جی داد بعد یه هفته سرفم قطع شد
اینجا تلوفیلین جی رو نمیشه پست کرد از ایران ممنوع است
بنطرتان چیکار کنم الان؟
باتشکر
جوان ٢٣ ساله اي هستم دچار تنگي نفس يهويي شدم به ٤ ٥ تا متخصص ريه مراجعه كردم با يك معاينه ساده(گوشي)ميگوي ند چيزي نيست آسم خفيف است اسپري دادند تنگي نفس قطع نشد علائم تنگي نفس مزمن-گرفتگي بيني-خلط پشت گلو سرفه اصلا ندارم ولي خلط پشت گلو با سرفه بيرون نمي آيد ميخواستم ببينم آيا آزمايشات بيشتري لازم است چون ميخوام مطمئن شم بيماري از ريه نيست مثلا آمفيزم يا فيبروز ممنون
خوراکخوان (آراساس) دیدگاههای این محتوا