Article Index
برونشکتازی التهاب ؛ کلاپس و انسداد راههای هوائی است. علائم بالینی شامل سرفه ؛ خلط و نشانه های ضخامت راههای است. برونشکتازی در زنان شایع تر است و با افزایش سن زیاد شویع آن زیاد تر می شود.
علائم آن همراه است با سرفه و خلط ضخیم و گاها با خلط خونی است. خس خس سینه و تنگی نفس هم دیده می شوند. دقیقا معلوم نیست که شیوع برونشکتازی چقدر است ولی میدانیم که در زنها و با افزایش سن بیشتر است . معمولا سابقه عفو نت های مکرر را این بیماران می دهند. علائم دیگر می تواند درد قفسه سینه و درگیری سینوس ها باشد.
شایع ترین یافته هم کراکل و بعب ویزینگ ریه است. معمولا کلابینگ انگشتان یافته ناشایعی است.( 2%). ممکن است بیمار بعلت بی اختیاری ادراری مراجعه کند.
(پاتوفیزییولوژی) برونشکتازی
- عفونت ریه
- نارسائی در تخلیه خلط؛ انسداد راههای هوائی و یا نقص سیستم ایمنی است.
هر بار که بیمار مبتلا به عفونت ریه می شود بخش بیشتری از ریه آنها تخریب می شود. یکی از مکانیسم های باکتری های مثل پسودومونا از بین بردن رسپتور CXCR1 روی نتروفیل ها و عملا ناتوانیIL-8 در ایجاد تجمع این سلو لهاست. یک علت دیگر ناتوانی نتروفیل های در لز بین بردن میکروب هاست که شاید بعلت افزایش Human neutrophil Peptide( HNP) است .
برخی بیماران ممکن است حامل ژن بیماری سیستیک فیبروزیز( CFTR ژن ) باشند یا ژن معیوبی داشته باشند . آین بیماران تست سدیم و عرق آنها نرمال است ولی کانال های های این یون های در راههای هوائی مشکل دارد.
بیماری راههای هوائی کوچک هم ممکن است علتی باشد بر ایجاد این بیماری و این را می توان با HRCT ریه در فاز بازدمی مشاهده کرد.
علل برونشکتازی:
غالبا پیدا کردن یک عامل در ایجاد این بیماری کار سختی است. و این علیرغم تست های متعدد است. در یک مطالعه نشان داده شد که در نیمی از موارد نمی توان علتی برای این بیماری پیدا کرد. شاید پیدا کرئن یک علت در کودکان و نوجوانان راحت تر باشد.
- انسداد راههای هوائی یکی از علل برونشکتازی است و معمولا باعث برونشکتازی در لوب های تحتانی ؛ ریه راست و سگمانهای خلفی لوب های فوقانی می شود. یک مثال آن بچه 1 تا 3 ساله که یک جسم کوچک را بلعیده و وارد ریه می کند. بنابراین در کودکی بزرگتر از 1 ماهه با سندرم لوب میانی یا لینگولا باید سی تس اسکن و حتی در صورت شک برونکوسکوپی انجام داد تا در صورت جسم خارجی آن را بیرون آورد. در بزرگسان معمولا غذا خوب نجویده شده ممکن است باعث حالت خفگی کند و سپس این غذای آسیپیره باعث عفونت و آبسه ریه شود. بهداشت دهان بعلاوه رفلاکس محتوای معده شاید از علل این بیماری باشند.
- مشکلات ایمنی هم با ایجاد عفونت های مکرر ریه باعث برونشکتازی می شوند. بنابر این حتما اندازه گیری ایمونوگلوبین ها باید جز تست های تشخیصی این بیماری باشد تا در صورت کمبود آن به بیمار ایمونوگلوبولین تجویز شود. بحٍث کمبود کلاس های IgGممکن است اهمیت بالینی نداشته باشد. در صورت پایین بودن یکی از کلاس های IgG می توان واکسن H.Influenza یا پنوموکوکوس را به بیمار تزریق کرد و 6 هفته دیگر آنتی بادی آنها را اندازه گرفت.
- سیستیک فیبروزیز: کلا بیماری کودکان محسوب می شود ولی می تواند در 7% موارد در نوجوانی هم ظهور کند. سینوزیت و برونشکتازی شاه علامت این بیماری هستند. اگر در خلط پسودومونا کشف شد و لوب های فوقانی ریه هم در گیر شدند آنگاه باید به برونشکتازی شک برد. بزرگسالان ممکن است ریه حاوی non-Tuberculosis Mycobacterium CFTR را جهت اثبات بیماری انجام داد.
- YOUNG`S SYNDROME: این بیماری بسیتری از علائم سیستیک فیبروزیز را بهمراه دارد ولی تست عرق نرمال است؛ پانکراس مشکلی ندارد و موتاسیون ژنتیکی هم وجود ندارد.
- دو بیماری آرتریت روماتوئید و شوگرن می تواند باعث برونشکتازی شود.
- اشکال در زائده حرکتی سلولها( Cilia dysfunction): یکی از این بیماری ها Kartagener`s syndrome نامیده می شود و بصورت دکستروکاردی؛ برونشکتازی و سینوزیت خود را نشلن می دهد. یک براش یا بیوپسی از موکوس بینی می تواند تشخیص را کامل کند. جالب اینکه بیماران با پلی سیتیک کلیه که یک بیماری اتوزومال غالب مادر زادی است ممکن است همراه با عملکرد بد cilia
- کمبود آلفا آنتی ترپسین : گرچه شاه بیماری این آمفیزم است اما اخیرا مطالعه تی منتشر شد که نشان می دهد بسیاری از اینها برونشکتازی هم دارند
- برخی از عفونت ها همراه با برونشکتازی است مثل بیماری های ویروسی و مایکوپلاسم . برخی دیگر از عفونت با صدمه زدن به بافت ریه باعث برونشکتازی می شوند مثل سل که می تواند با ایجاد لنف ادنوپاتی باعث انسداد راههای هوائی و برونشکتازی شود.
- Non Tuberculosis Mycobacterium : اصولا این بیماری ها در افراد با سیستم ضعیف ایمنی ؛ آمفیزم ؛ ایدز ها دیده می شوند. اما امروز دیده شده که در بخصوص زنان با سن بالاتر از 50 هم که سیگاری نیستند دیده می شود.سی تی اسکن ندول های نامنظم غالبا در لوب میانی یا لینگولا را نشان می دهد. این بیماران بخصوص آنهائی که برونشکتازی پیدا می کنند ممکن است دچار آسپرژیلوس آلرژیک هم بشوند. MAC
- Allergic bronchopneunomonary aspergillosis( APBA): ای بیماران سابقه طولانی آسم را که به درمان بسختی پاسخ می دهد را دارند. غالبا خلط چسبنده بهمراه برونشکتازی مرکزی را دارا هستند. این بیماری یک حساسیت به آسپرژیلوس است تا عفونت اولیه. این بیماران ائوزینوفیل بالا بهمراه IgE بالا و آنتی بادی های ضد آسپرژیلوس و آنتی ژن های پرسیپیتنت را دارند.
- سیگار کشیدن شاید مو جب تشدید این بیماری شود ولی عامل ایجاد این بیماری نیست
تشخیص:
- CBC
- ایمونوگلوبولین ها
- کشت خلط برای باکتری؛ BK و قارچ
- عکس رادیوگرافی که گشادی راههای هوائی ؛ آتلکتازی و کدورت های را در ریه نشان می دهد
- HRCT LUNG: امروزه مهمترین وسیله دسترسی به تشخیص این بیماری است. با این تکنیک ضخامت های 1 تا 1.5 میلی متری از بافت ریه بفواصل 1 سانتی تهیه می شود. امروزه اسکن های مجهز می توانند ضخامت های 1 تا 1.5 میلی متری متصل بهم ریه را به تصویر بکشند. یافته های شامل گشادی راههای هوائی بصورت موازی یا بصورت رینگی. قطر این مجاری 1 تا 1.5 برابر شریان کناری است. قطر بیش از یک و نیم همان برونشکتازی سیلندری است. برونکئال دیلاتیشن بدون تنگ شئن در آسمی ها هم می تواند دیده شود. ضخیم شدن برونش های گشاد شده که نشانه از بین رفتن عملکرد این راههای هوائی است. گیر کردن خلط در مجاری کوچک هوائی بخصوص میتواند نمای Tree in buds را تولید کند. برونشکتازی سیستیک نشان دهنده از بین رفتن و برونشکتازی تخریبی است. همچنین پنومونی سگمنتال ؛ بزرگی لنف نود و نمای موزائیکی هم می تواند در نمای سی تی اسکن دیده شود.
- توزیع این بیماری در کشف علت آن مهم است. اگر برونشگتازی مرکزی غالب باشد ABPA مطرح است. ضایعات لوب فوقانی در سیستیک فیبروز دیده می شود. ضایعات قسمت پائینی و میانی ریه مسئله اشکالات سیلییاری را مطرح می کند. ضایعات لوب لینگولا و لوب میانی NTM و ضایعات فقط تحتانی هم برونشکتازی با علت نا معلوم را مطرح می کند. تراکشنال برونشکتازی در فیبروز ریه دیده می شود. در این حالت علائم تیپیک برونشکتازی وجود ندارد.
- در صورت ضخامت دیواره برونکیال و پلاک های موکوسی شانس بدتر شدن FEV1 AND FVC بیشتر است.
- بیماران با COPD برونشکتازی پروگنوز بدتری دارند.
- ضایعه غالب در اسپیرومتری انسدادی است و تست برگشت پذیری معمولا نرمال است. در یک مطالعه نشان داده شد که راه رفتن 6 دقیقه ای با کیفیت زندگی ارتباط دارد.
- بیوپسی راههای هوائی جهت بررسی بیماری سیلیا ؛ برونکوسکوپی اگر انسداد فوکالی وجود داشته باشد ؛ تست های مربوط به APBA ؛ ایمونوگلوبولین ها ؛ IgE ؛ الفا یک آنتی تریپسین و RF تست های تکمیلی هستند.
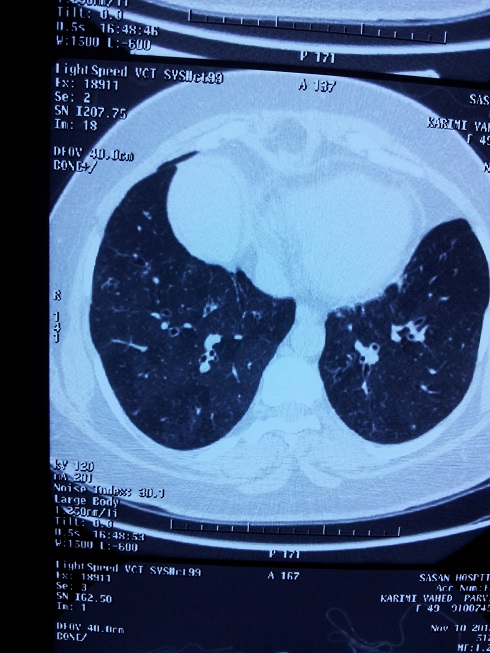
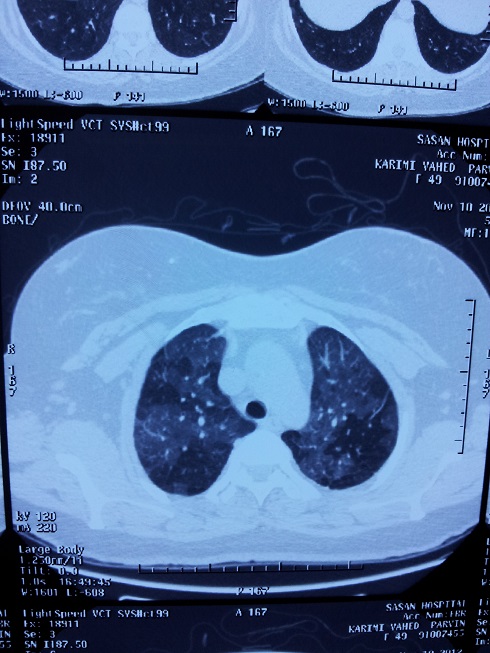
تصویر زیر مربوط به یک بیمار با برونشکتازی شدید است. البته در تصاویر زیر قسمت های برونشکتازیک شدید انتخاب نشده وقسمت هایی که تصاویر موزائیکی شدید دیده می شود که در سی تی اسکن حالت دم هم بخوبی دیده می شود آورده شده است. این نشانه برونشیولیت ابلیترانتی است که بیمار همچنین مبتلا به آن است. اما این برونشیولیت اینفدر شدید است که بنظر می رسد امراج اسیلومتریک هم به آن نفوذ نمی کند و در نتیجه بیمار یافته اسیلومتریک سالمی را نشان می دهد. تفاوت محاسبه TLC محاسبه شده در بادی باکس با مقدار محاسبه شده توسط گاز هم چند لیتر است که تایید کننده عدم رسیدن هوا به بخش عمده ریه بیمار است.


دیدگاهها
یکسوال داشتم،بنده ۳۲ سالمه، از ۲۰ سالگی فهمیدم برونشکتازی لوب میانی راست دارم.خلاصه سه سال پیش اومدم تهران وعمل کردم و لوب میانی راست رو برداشتن. ولی سوالم اینه که چرا بعد عمل بهتر نشدم سرفه های روزانه و خارج شدن خلط هنوز ادامه داره و خوردن انتی بیوتیک و شربت هم تاثیر خاصی نداره. شاید نسبت به قبل عملم ۳۰ درصد بهتر شدم و الان پشیمونم که چرا الکی عمل کردم چون تاثیر خاصی نداشت.
کاملا موافقم
شما خخلط خونی داشتید و باید از ریه سیتی اسکن بدید و به خاطر سرفه باید اسپری های کورتن دار استفاده کنید
من در ایران زندگی نمی کنم. برای همین توضیح درباره مشکلم به دکتر سخته و اینجا خیلی سخت میشه پیش متخصص رفت. من مشکل کم خونی آلفا تالاسمی دارم. از کوچیکی خیلی سرما می خوردم و حدود ده سالگی دکتر عمومی گفت که برونشیت دارم. همیشه بعد از سرما خوری خلط داشتم و گهگاه رگه های خون در خلطم دیده میشد. حدود بیست سال از سن بیست سالگی مشکلم کمتر دیده میشد یعنی تازمانی که شیراز زندگی می کردم. در ضمن رفلاکس و مشکل اسید اضافی معده هم دارم. الان سه ساله هلند زندگی می کنم و یک با سرمای بسیار شدید خوردم که چند ماه سرفه می کردم. شش ماه پیش و الان مجددا سرما خوردم و این بار آخر یک ماه و نیم سرفه می کنم همراه با خلط خونی . دکتر عمومی فقط عکس گرفت که گفتند مشکلی نداره اما احساس خاصی توی ریه هام دارم که عادی نیست. گاهی درد. در ضمن احساس می کنم عفونت بدنم خوب نمیشه و گهگاه احساس کمی گلودرد دارم. اینجا خبری از آنتی بیوتیک نیست و من واقعا نگران سلامتیم هستم. لطفا راهنمایی کنید چکار بهتره دکترها انجام بدن و آیا مشکل من جدی هست؟ خیلی خیلی ممنون از وقتی که می گذارید.
خوراکخوان (آراساس) دیدگاههای این محتوا