حاملگی و آمبولی و ترومبوز
حاملگی و دوره پس از حاملگی ریسک فاگتور های هستند برای ایجاد لخته خون در پا و آمبولی در ریه و تقریبا بین 4 تا 20 برابربیشتر از غیر حامله ها دیده میشود. میزان مرگ و میر مادران حامله از میزان مرگ اینها ناشی از هیپرتاسیون حاملگی و عفونت پیشی گرفته است. آمبولی ریه عامل نزدیک به 20% از مرگ و میر بیماران حامله را تشکیل می دهد.
بیماری های لخته خونی و آمبولی ریه در زمان بعد از حاملگی از دوران هواشی زایمان بیشتر رخ میدهد. یک مطالعه در بریتانیا نشان داد این رقم بترتیب 12 برابر و 3,5 برابر از دوران غیر حاملگی است. ریسک فاکتور ها این بیماری شامل زایمان سزارین ، زایمان نارس ، و سابقه بیماری قلبی است. این موضوع یعنی وقوع این بیماری ها پس از زایمان بخصوص در مورد آمبولی بیشتر صدق می کند. در حاملگی هم این احتمال بطور مساوی بین سه سه ماهه توزیع میشود.
احتمال لخته در پای چپ دو برابر از پای راست می باشد. که علت آن فشار شریان ایلیاک راست روی ورید ایلیاک چپ می باشد. همچنین فشار رحم روی ونا کاوا پائینی هم جزعلل دیگر است. لخته در ورید های پلویک هم در حاملگی بیشتر دیده میشود. یک مطالعه نشان داد که لخته خون بیشتر در ورید های پروگزیمال نزردیک 70% از موارد را تشکیل می داد.
علل
· استازی : به دو علت جریان آهسته در ورید ها دیده میشود، . این آهستگی در جریان خونی حتی قبل از بزرگ شدن رحم هم دیده میشود که نشان دهنده نقش هورمونی در گشاد کردن ورید های پاها است. فشار رحم بزرگ روی ورید ونا کاوا هم مزید بر علت است. و این مسئله در صورت خوابیدن بیمار به پشت بیشتر دیده می شود. و خوابیدن رو پهلوی چپ بهترین حالت در این زمینه است.
· صدمه به پوشش وریدی: این صدمه در طول زایمان بخصوص در صورت استفاده از فورسپس یا جراحی بیشتر دیده میشود.
· استعداد به لخته شدن خون : فاکتور های 1؛ 2؛ 7؛ 8؛ 9 و 10 در طول حاملگیافزایش می یابند. همچنین مقاومت به پرتئین C هم موجب تشدید این قضیه میشود. فعالیت محدود کننده های عوامل فیبرین و لیتک هم مثل PAI-1 و PAI-2 در طول حاملگی بیشتر میشود. این مسئله در بیماران مبتلا به مشکلات ترومبوفیلی مادرزادی بدتر هم میشود. و احنمالا 8 برابر میشود. وجود آنتی بادی های آنتی فسفولیپید هم این احتمال را در حاملگی و آنهایی که قرص ضد بارداری مصرف می کنند
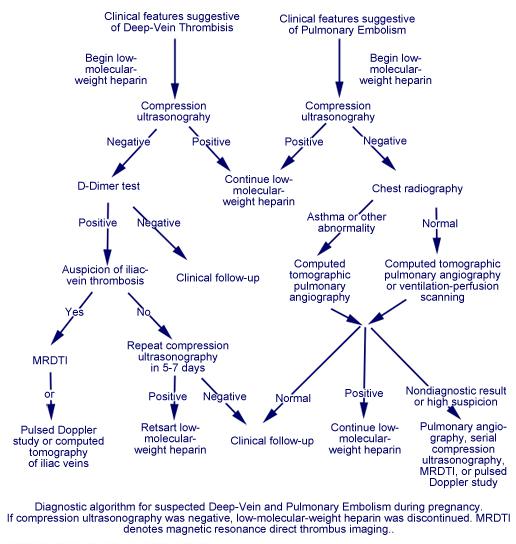
· تشخیص: تشخیص این بیماری ها در حاملگی سخت است. حدود 70% از افراد حا ملگی بنوعی دچار تنگی نفس هستند. همچنین حامله ها دچار ورم و درد اندام تحتانی هم میشوند. معیار های وجود داشته در Wells scoring در حاملگی اعتبار ندارند. وجود آلکالوز تنفسی دررافراد حامله دیده میشود. تقریبا بیش از نیمی از بیماران مبتلا به آمبولی ریه و حاملگی ABG طبیعی داشتند. بنابراین این معیار هم چون افراد غیر حامله در تشخیص آمبولی ریه حساسیت چندانی ندارد. وجود تست منفی D-DIMER بخصوص با روش ELISA می تواند با وجود احتمال کم بیماری در پرفیوژن اسکن ، بیماری لخته ای را رد کند. در یک مطالعه میزان D-Dimer بیشتر از 500ng/ml تقریبا در تمام موارد آمبولی ریه دیده شد. این تست اما با پیشرفت حاملگی در خون هم بیشتر میشود. و در طول زایمان به بیشترن حد میرسد.
· تشخیص رادیولوژیک
· ترومبوز و تشخیص آن براحتی انجام پذیر است. سونوگرافی داپلر ؛ در افراد غیر حامله این تست ها به اندازه ونوگرام ارزش دارد. البته در تشخیص ترومبوز ساق پا و ورید های پلویک حساسیت این تست ها پایین میآید. سونوگرافی داپلر نشان دهند عدم وجود قابلیت انقباض پذیری ورید های ران ، حساسیت 95% و اختصاصی بودن بیشتر از 95% در بیماران علامت دار دارد. تغییرات در جریان خون ورید ها در حالت به پهلو خوابیده به چپ در تشخیص ورید های ایلیاک هم مهم است. MRI هم در تشخیص ترومبوز ورید های ران و پلویک در افراد غیر حامله حساسیت 100% دارد.
· ونوگرام با کنتراست ، بعنوان بهترین روش برای تشخیص ترومبوز اندام تحتانی شناخته میشوند هم در افراد حامله و غیر حامله. امروزه بندرت انجام می پذیرد. میزان رادیوسون کمتر از 500 mcGy در ونوگرام ورید های شکمی و پلویک است که ناچیز است.
· پیشنهادمیشود که اولین گام تشخصی در ترمبوز وریدی همان سونوگرافی داپلر باشد. این تست باید در حالت خوابیده به چپ هم انجام گیرد. و در صورت مثبت بودن تست درمان شروع شود. اگررشکپزیاد ی به ترومبوز وریدی لگن وجود دارد MRI باید خواسته شود. شاید در آینده و با مطالعات بیشتر این تست تست اول در تشخیص همه ترومبوز های وریدی در حاملگی بشود.
· آمبولی ریه : برخی ممکن است با تست سونوگرافیزاندام تحتانی شروع به بررسی این بیماری کنند، چون درمان هر دو یکسان است. ولی باید در نظر داشت که فقط پرر30% از بیماران آمبولی ریه ، ترومبوز اندام تحتانی بطور همزمان دیده میشود. سی تی آنژیوگرام در بیماران غیر حامله انتخاب بهترین متد غیر تهاجمی است. و حساسیت آن 83% و اختصاصی بودن آن 96% میباشد. ونتیلاسیون پرفیوژن اسکن اسکن مفیدیزاست در حاملگی و احتمال پایین آمبولی در بیماران با احتمال پایین کلینیکی آمبولی را رد می کند. احتمال بالای رادیولوژیک در بیماران با احتمال بالای بالینی تشخیصی است. در بیکاران حامله این تست در 75% موارد تشخیصی است. وقتی عکس ریه طبیعی باشد ایت تست از آنژیو سی تی دقیق تر است. این موضوع بر می گردد به این موضوع که عدم پر شدگی شریان ریوی بوسیله کنتراست از ورید ونا کاوا بعلت افزاش حجم پلاسما است. در موارد ی که عکس رادیو گرافی غیر طبیعی است سی تی آنژیودر نظر گرفته میشود. بعللوه پرفیوژن اسکن 150 برابر کمتر رادیاسیون به پستان و ریه می دهد. بعلاوه سی تی آنژیو در مجموع تقربیامساوی یا کمی کمتر از پرفیوژن اسکن به جنین رادیاسیون می دهد. در مجموع عکی رادیولوژی ، پرفیوژن اسکن و سی تی آنژیو 0,5 msv به جنین رادیاسیون می دهد که 100 تا 200 برابر کمتر از مقداری است که بتواند آبنومالاتی در جنین بوجود بیاورد. این در حالی است که مرگ و میر ناشی از آمبولی ریه 15% است . میزان عامل رادیاسیون می تواند به نصف در حاملگی کاهش یابد. اسکن طبیعی پرفیوژن نیاز به اسکن دیگری ندارد. بیمار باید بخوبی مایعات داده شوند و تند تند ادرار کنند تا عوامل اسکن از بدن دفع شود.
خلاصه ای بر حاملگی و بیماری های لخته ای بر اساس مقاله Thromboembolism in Pregnancy Medication
- Author: Edward Henry Springel, MD; Chief Editor: Thomas Chih Cheng Peng, M
بیشتر بیماری های لخته ای در سه ماهه اول بوجود می اید. عوارض لخته خون می تواند شامل فشار خون شریانی ریوی، سندرم بعد از ترومبوتیک و نارسائی وریدی باشد. تشخیص این بیماری با علائم فیزیکی غیر قابل اعتماد است. تست d-dimer منفی در رد آمبولی ریه و لخته خون در پا ها ارزش دارد.
بهترین راه تشخیص این بیماری تست های تصویری است. در DVT سونوگرافی با فشار compression ultrasonography CUS است. گرچه این تست در حاملگی کمتر حساسیت دارد. در موارد شک در جواب این تست یا شک به ترومبوز ورید های لگنی MRI انجام میشود.
در مورد PE : ابتدا یک عکس رادیوگرافی انجام می شود تا علل دیگر تنگی نفس مثل عفونت ریه، رد شود. در صورت عدم وجود بیماری ریوی در عکس V/Q انجام میشود. در صورت وجود کدورت های در ریه در عکس رادیوگرافیک و سخت شدن تفسیر پرفیوژن ، در آن صورت CTPA باید انجام شود.
درمان این بیماری شامل هپارین و هپارین کم وزن و دارو های خوراکی ضد فاکتور Xa می باشد. مهار کننده های ترومبین هم شامل آگاتروبان ، لپیرودین و بیوالیرودین است.
بیماری های لخته ای در زمان بعد از زایمان بیشتر از زمان زایمان اتفاق می افتد.
بیشتر لخته های خون در پاها در پاها چپ ، سپس در هر دو پا ها و ندرتا در پاهای راست اتفاق می افتد. 12% از این بیماری در ورید های لگن اتفاق می افتد.
علت ا فزایش لخته در حاملگی هیپرگواگلوپاتی ، کاهش جریان خون در ورید ها و نقص عملکرد اندوتلیوم عروقی است. اینها بعلت افزایش فاکتور 1,2,7,8,9 و 10 می باشد، همچنین میزان مقاومت به پروتئین Cو S افزایش مییابد.
سندرم پس از لخته شامل درد ، گرفتگی پاها ، خارش و بی حسی پاها ، ادم ، افزایش پیگمانها در پوست پاها و زخم های وریدیدر پاها میباشند. در 20% موارد لخته در پاها سندرم پس از لخته ملایم و در 5% موارد سندرم شدید اتفاق می افتد.
عامل اول مرگ و میر زنان حامله آمبولی ریه است و در کل بیماری های لخته ای در نیم تا 2 نفر در هر صد هزار نفر دیده میشود. اغلب این بیماری لخته در ورید هاست 80% و سه برابر بیشتر از آمبولی ریوی است.
70% از حامله ها دچار تنگی نفس میشوند در حالیکه اندکی از آنها آمبولی ریه دارند. شایع ترین علامت در لخته های وریدی ادم در اندام تحتانی و احساس ناراحتی در پاها ست.
در صورت شک به بیماری لخته ای در فرد حامله باید هپارین شروع شود تا نتیجه آزمایشات مشخص شود.
مهمترین ریسک فاکتور در ایجاد بیماری های لخته ای مربوط به حاملگی داشتن این بیماری در حاملگی های قبلی است.
تست های ترومبوفیلیک در صورتی که طول درمان را تغییر دهند باید انجام شود.
در افراد غیر حامله D-DIMERزیر 500ng/ml در افراد با ریسک متوسط و پایین بیماری لخته ای را رد می کند. در حاملگی تست منفی ارزش 100% در پیش بینی منفی دارد. بنابراین یک تست منفی با یک سونوگرافی فشاری بیماری لخته ای در پاها را رد میکند. در صورت مثبت شدن دی دایمر و منفی بودن تست فشاری سونوگرافی می توان سونوگرافی را یک هفته بعد تکرار کرد.و در صورت شک به لخته خونی در ورید های ایلیاک MRdirect thrombus imaging یا MRDTI باید انجلم شود. این تست 97% حساسیت و 95% اختصاصی بودن در افراد غیر حامله مبتلا به بیماری وریدی لگن دارد.
دی دایمر در رد آمبولی ریه ارزش کمتری دارد. همچنین A-aگرادینت هم تست غیر حساسی است.
اسکن پرفیوژن و ونتیلاسیون در افرادی که عکس رادیوگرافی طبیعی دارند به همان اندازه CTPA در حاملگی حساس است.
ضد بارداری های شامل استروژن میزان ریسک بیماری های لخته ای را بین 38-99 برابر بیشتر می کنند و بنابراین در افراد با سابقه بیماری های لخته ای کنترااندیکه هستند.
همینکه به بیماری لخته ای مشکوک شدیم همانند افراد غیر حامله هپارین را برای بیمار شروع می کنیم. در موارد با شک بینابینی و کم می توان تا زمان تشخیص منتظر ماند.
درمان ها شامل هپارین ، هپارین کم وزن و هپارین ساختگی مثل فونداپارینوکس و مهار کننده خوارکی Xa مثل ریواروکسبان می باشند.

مهار کننده های مستقیم ترومبین مثل آگاتروبان ، لپیرودین و بیوالیرودین می باشند.
در حاملگی هپارین ها ارجح هستند. هپارین کم وزن در رده B و هپارین معمولی در رده C قرار دارند. هیچ کدام از پلاسنتا عبور نمی کنند . هپارین های کم وزن ارجح هستند. و میزان مرگ و میر ، خونریزی و بیماری لخته ای مجدد را کمتر ایجاد می کنند. استفاده از آنها راحت تر است و کمتر heparin induced thrombocytopenia ایجاد می کنند. انوکساپارین بیشترین هپارین کم وزن مورد استفاده است. و میزان ان 1mg /kg در هر 12 ساعت می باشد. اندازه گیری میزان anti-Xa لزومی ندارد. میزان این باید بین 0.6 تا 1 IU/ml باشد. باید شش ساعت بعد از سومین یا چهارمین دروز انوکساپارین یا سه یا چهار دوز بعد از تصحیح انوکساپارین اندازه گیری شود. جهت تصحیح دوز را بین 10-20% تغییر باید داد. بعد از تصحیح Anti Xa می توان تست را سه ماه دیگر تکرار کرد.
در مواردی که CR clearance کمتر از 30 باشد نباید هپارین های کم وزن را استفاده کرد. در بیماران با وزن بالاتر از 150 نباید استفاده شود که در این موارد باید هپارین معمولی استفاده شود.
هپارین معمولی در بیمارانی که احتمال جراحی دارند بهتراست استفاده شود چون نیم عمر کوتاهتری دارند و آنتی دوت آن هم پروتامین می باشد. باید بر اساس aPTT کنترل شود و میزان تصحیح آن بین 10-30% میباشد. شش ساعت بعد از تصحیح یا شروع هپارین می تولن aPTT را چک کرد.
وارفارین تراتوژنیک است و نیاید در بیماران حامله بکار رود. یک مورد استثنا بیماران با دریچه های فلزی و بعد از سه ماهه اول میتوان استفاده کرد.
دارو های مهار کننده مستقیم ترومبین هنوز مطالعات کافی وجود ندارد.
میزان پلاکت های خون باید تا دو هفته هر دو روز یکبار چک شود. چک روتین پلاکت در بیماران ی که هپارین کم وزن استفاده می کنند لازم نیست.
HIT باید در مواردی که افت پلاکت به میزان 50%وجود دارد و یا پلاکت به زیر 100000می رسید و یا لخته پس از تزریق هپارین ایجاد میشود و یا نکروز پوستی بعد از شروع هپارین ایجاد میشود مشکوک شد. ترومبوساتوپنی ملایم در 10-20% از بیماران دریافت کننده هپارین اتفاق می افتد و درمانی لازم ندارد. در این بیماریزهپارین باید قطع شود. ایندبیماری بعلت تولید IgG بواسطه حساسیت به هپارین ایجاد میشود و بیمار را مستعد لخته خون در شریان ها و ورید ها می کند. تراسفیوژن هپارین ممنوع است و داروهای ضد ترومبین مستقیم باید استفاده شوند.
هنگام زایمان بطور موقت درمان قطع میشود. آنستزیا نوروآکسیال باید تا 24 ساعت بعد از قطع میزان درمانی هپارین کم وزن و 12 ساعت پس از قطع هپارین پروفلاکتیک کم وزن به عقب انداخته شود. در صورت استفاده از هپارین 5000 واحد هر 12 ساعت می توان این عمل را انجام داد چون نیمه عمر هپارین 6 ساعت است. در صورت استفاده لز هپارین درمانی باید 24 تا 36 قبل از زمان حدسی زایمان قطع می کنیم. بهتر است در هفته 36 هپارین کم وزن به هپارین معمولی تبدیل شود تا بتوان میزان هپارین درا کم و زیاد کرد بر اساس aPTT. هپارین معمولی را می توان شش ساعت قبل از زایمان قطع کرد. بعد از 6 ساعت پس از زایمان و 12 ساعت بعد از سزارین دوباره هپارین شروع میشود. بعد از بی حسی اپبدورال هم تا دوازده ساعت نباید هپارین استفاده کرد.
بیماران حامله حداقل شش ماه درمان و تا 6 هفته پس از زایمان درمان ادامه می یابد. پس از زایمان می توان هپارین را به وارفارین تبدیل کرد و همزمان تا حداقل 5 روز هپارین را ادامه داد. وارفرین و هپارین در شیر دهی منع استفاده ای ندارند.
سوال شایع این است که اگر در فرد بیماری لخته ای قبلی داشته باشیم در حاملگی بعدی چه باید کرد. باید از بیمار پرسید که لخته علت ثانوی داشته مثلا شکستگی پاها، و یا همراه با استفاده از قرص های استروژنی بوده ، و یا دو بیماری لخته ای وجود داشته ، و یا بعلت حاملگی لختهدبوجود آمده است، و یا بیمار ترومبوفیلی دارد.
بیماران با سزارین دو برابر احتمال دارد مبتلا به بیماری لخته ای شوند ، نسبت به زایمان واژینال. می توان اززجوراب های فشاری تا زمان به راه افتادن بیمار استفاده کرد. باید بیمار تشویق شود زود به راه بیوفتد. لزومی به استفاده از هپارین ها نیست.
دیدگاهها
خوراکخوان (آراساس) دیدگاههای این محتوا