مروری بر تست های ریوی:
ابتدا باید نمودار یک فرد سالم را نشان دهیم
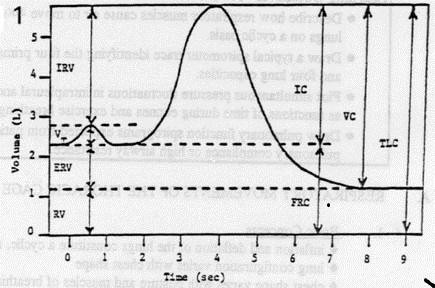
همان طور که مشاهده می شود حجم تیدال Tidal میزان هوائی است که در دم و بازدم عادی از ریه وارد یا خارج می شود. میزان طبیعی آن هم حدود 500 سی سی یا 7 سی سی برای هر کیلوی وزن. میزان تخمینی حجم های فوق وابسته به سن ؛ جنس و قد می باشد.
تغییرات این حجم های در بیماری های ریوی در جدول زیر آمده است.
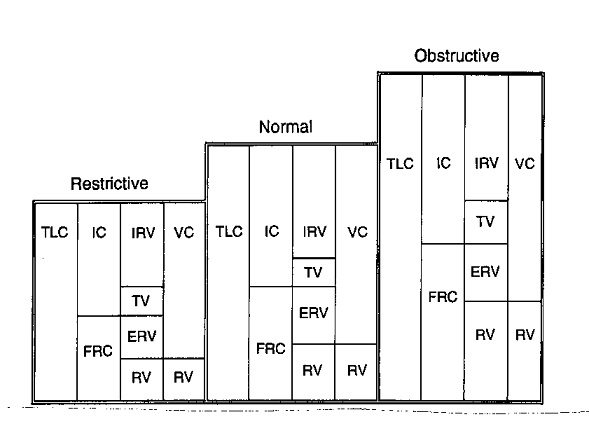
حجم های مثل TV, IRV, ERV, VC را میتوان از طریق اسپیرو متری اندازه گرفت. اما اندازه گیری حجم باقیمانده یا RVنیاز به دستگاه بادی باکس یا بروش هلیم اندازه گیری می شود.
اصلی که در آن یک بادی باکس می تواند حجم باقیمانده را اندازی گیری کند بویل نامیده می شود.
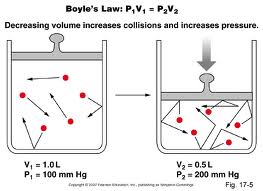
همانگونه که می بینیم حاصله ضرب فشار در حجم همراه عدد ثابتی در یک دستگاه با سیستم بسته است. حال هنگامی که ما در یک باکس با سیستم بسته نشسته ایم و همانگونه که در حال تنفس در یک لوله متصل به یک بارومتر هستیم؛ و ناگهان یک دیواره لوله را می بندد؛ ما یک سیستم بسته تشکیل می دهیم. ما با فشار و بر علیه لوله بسته شده تنفس می کنیم و حاصل ضرب حجم اولیه ریه در فشار ریه P1.V1 که V1 می تواند حجم ریه در زمانی باشد که بیمار تمام ریه خود را درست قبل بسته شده لوله بیرون کرده ( حجم باقیمانده) باشد ؛ باP2.V2 که در آن V2هم می تواند حجم ثانویه (TLC)ریه وP2 فشار ثانوی ریه باشد مساوی است. هر دو فشار اولیه و ثانویه توسط بارومتر اندازه گیری می شود.
P1.V1= P2.V2 V1= P2.TLC/P1
V1= P2( RV+IC+ERV)/P1
از آنجائی که تمام دادهای معادله آخر را میتوان از روی اسپیرومتری و همچنین بارومتر محاسبه کرد در نهایت میزان حجم باقیمانده بدست می آید.
روش دیگر محاسبه حجم با قیمانده استفاده از گاز می باشد. در این تکنیک می توان DLCO یا میزان قدرت انتشار گازهای را از ریه و غشا هوائی به خون محاسبه کرد. غالبا میزان محاسبه شده TLC توسط گاز با انچه با اتاق بادی باکس بدست می آید متفاوت است. در یک مطالعه ای که در 2010 منتشر شد TLC به سه طریق بادی باکس ؛ گاز و از طریق سی تی اسکن محاسبه شد. TLC محاسبه شده در بادی باکس از دو طریق دیگر بالاتر بود. تفاوت چندانی در TLC محاسبه شده به روش گاز و سی تی اسکن وجود نداشت.
تا همین اواخر بهترین شیوه اندازه گیری TLC روش بادی باکس شناخته می شد. برای درک این موضوع باید بیاد داشت که نواحی از ریه بیماران ممکن است تهویه خوبی نداشته باشد و گاز X در آن ناحیه رخنه نکرده و در نتیجه میزان محاسبه شده TLC در این روش کمتر از میزان واقعی باشد. اما باز و بسته شدن ریه تمام نواحی ریه را درگیر کرده و میزان واقعی را نشان می دهد. اما در مطالعه اشاره شده در بالا نشان داده شد که TLC محاسبه شده در روش بادی باکس در بیماران با انسداد ریوی شدید ممکن است از میزان طبیعی بیشتر نشان داده شود.
مو ضوع بعدی اندازه گیری مقاومت راههای هوائی است. در فیزیک اندازه گیری یک لوله بستگی به کالیر لوله و طول لوله دارد. مقاومت لوله هم به تفاوت مقاومت در دو سر لوله و تغییر جریان هوائی در طول لوله دارد. اما در لوله های هوائی دو نوع جریان توربولانت و لامینار وجود دارد که این محاسبه را پیچیده تر میکند. مقاومت راههای هوائی کوچکتر از 2 میلی متر فقط 10% از کل مقاومت راههای هوائی را تشکیل می دهند. 50 % از مقامت راههای هوائی مربوط به مقاومت راههای هوائی بزرگ و 40 % مربوط به خصوصیت الاستسیتی پارانشیم ریه می باشد.
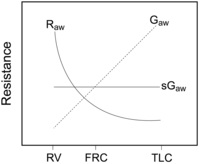
مقدار مقاومت راهها تی هوائی (Raw) وابستگی کاملی به حجم ریه دارد. بطوری که این مقاومت در حجم با قیمانده ماکزیمم و در حجم TLC کمترین است. درست عکس این قضیه در مورد کاندکتانس یا Gawصادق است.
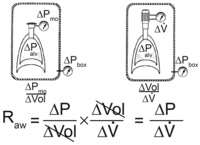
اما عملا جهت اندازی گیری Raw ؛ تغییر حجم 500 سی سی بالا و پائین نقطه ای که بیمار کاملا ریه خود را خالی می کند و شروع به تنفس می کند استفاده می شود. اما این یک استاندارد فرض شده است که Raw در این نقطه اندازی گیری شود. در واقع Raw در هر نقطه و هر حجم متفاوت است. برای اینکه متوسط این عدد بدست آید باید این Raw را با حجم ریه تصحیح کرد. همانطور که در شکل زیر دیده می شود Gaw یا کانداکتانس رابطه معکو سی با Raw دارد و با افزایش حجم افزایش می یابد. وقتی این فاکتور به حجم ریه تقسیم می شود sGaw بدست می آید که عددی است ثابت و غیر وابسته به حجم. sGaw . همان معادل حجم باقیمانده است TGV . SRaw/TGV =SGaw ممکن است حتی از FEV1 به پاسخ درمان فارماکولوژیک حسا س تر باشد. چانچه برخی بیماران ممکن است تغییراتی در FEV1 را در تست متاکولین نشان ندهند ولی SGaw به این تست حساس باشد و کاهش 35% یا بیشتر را نشان دهد. اما مشکل این است که جهت داشتن اندازه دقیق آن نیاز به تکرار تست و بدست آوردن متوسط آن می باشیم.
اندازه گیری Raw در کودکان بعلت مشکلا ت فنی در حجم های تغییر کننده در زمانی کودک
تنفس کمی بیشتر از عادی می کند(Panting) اندازه گیری می شود.SRaw= TGV.Raw. این نشان می دهد که sRaw یک نوع از کار می باشد که وابسته به تغییر حجم ریه است.
همان طور که گفته شد هر چه از محیط به سمت مرکز می رویم سطح راههای هوائی کمتر می شود. این باعث می شود که sGaw عمدتا متاثر از مقاومت راهها ی هوائی بزرگ باشد. تصور کنیم که بیماری انسدادی با هیپر انفلاسیون یا پر هوائی ریه داشته باشیم. در اینجا مقاومت راهها ی هوائی بعلت کاهش کشش به خارج روی آنها زیاد است. همچنین SRaw یا مقدار کار نیاز برای تغییر حجم هم افزایش می یابد. ولی به لحاظ پر هوائی SGaw محاسبه شده نرمال ( حجم بالا مقاومت بالا را خنثی می کند) است. پس هم sRaw و هم Raw بالا ست. . حال فرض کنیم بیماری انسدادی بدون هیپر اینفلاسیون باشد. در این مورد حجم ریه بالا نیست پس sGaw پائین ولی Raw و sRaw هنوز بالا هستند.
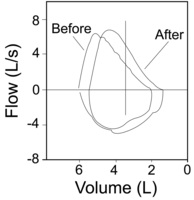
sGaw در 15% مواردی که بیمار بطور بالینی به دارو پاسخ میدهد را کشف کند و یا بعبارتی تغییرات FEV1 با برونکو دایلاتور ها را نمی توان دید. از نظر تئوری sGAW به میزان زیاد به راههای هوائی بزرگ و به میزان کمتری به راههای هوائی کوچک حساس است. ولی FEV1 به قسمت ثانیه اول راههای هوائی حساس است. بنابراین برخی بیماران به برونکودایلاتور ها بصورت شبفت لوپ هوائی ( شکل بالا) خود را نشان می دهند.
مسئله دیگر این است که در اسپیرومتری بیمار باید مانور دم عمیق و بدنبال آن بازدمی را نشان دهد. همین مانور د می میتواند مو جب برونکو دایلاتاسیون شده و حساسیت تست FEV1 به برونکودایلاتاسیون را کم کند. از این جهت PC40 یا مقدار محرک لازم برای کاهش sGaw مطرح شده است. متاسفانه این تست بسیار حساس است و این باعث شده که اختصاصی بودن تست کم شود.
یک مطالعه دیگر نشان داد حتی تغییرات کم FEV1 هم می تواند در بیش بینی اینکه بیمار در آینده مبتلا به آسم می شود گویا باشد. این مسئله در مورد sGaw صادق نیست. یک مسئله در مورد آنهائی که تست متاکولین آنها با FEV1 مثبت نمی شود این می تواند ناشی از این باشد که آنها ریه های کوچک ولی راههای هوائی نسبت به ریه بزرگ دارند. آنهائی که بر عکس راههای هوائی کوچک نسبت به ریه دارند احتمال تست مثبت متا کولین بیشتر است.
تست sGaw امروز ه برای کودکان استفاده می شود و می توان آن را با متاکولین؛ برونکودیلاتور و هوائی سرد استفاده کرد.
sGaw در 15% مواردی که بیمار بطور بالینی به دارو پاسخ میدهد را کشف می کند و یا بعبارتی بیمارانی که تغییرات FEV1 با برونکو دایلاتور ها را نمی توان دید را بر ملا می کند. از نظر تئوری sGAW به میزان زیاد به راههای هوائی بزرگ و به میزان کمتری به راههای هوائی کوچک حساس است. ولی FEV1 به قسمت ثانیه اول راههای هوائی حساس است. بنابراین برخی بیماران به برونکودایلاتور ها بصورت شبفت لوپ هوائی ( شکل بالا) خود را نشان می دهند.
مسئله دیگر این است که در اسپیرومتری بیمار باید مانور دم عمیق و بدنبال آن بازدمی را نشان دهد. همین مانور د می میتواند مو جب برونکو دایلاتاسیون شده و حساسیت تست FEV1 به برونکودایلاتاسیون را کم کند. از این جهت PC40 یا مقدار محرک لازم برای کاهش sGaw مطرح شده است. متاسفانه این تست بسیار حساس است و این باعث شده که اختصاصی بودن تست کم شود.
یک مطالعه دیگر نشان داد حتی تغییرات کم FEV1 هم می تواند در بیش بینی اینکه بیمار در آینده مبتلا به آسم می شود گویا باشد. این مسئله در مورد sGaw صادق نیست. یک مسئله در مورد آنهائی که تست متاکولین آنها با FEV1 مثبت نمی شود این می تواند ناشی از این باشد که آنها ریه های کوچک ولی راههای هوائی نسبت به ریه بزرگ دارند. آنهائی که بر عکس راههای هوائی کوچک نسبت به ریه دارند احتمال تست مثبت متا کولین بیشتر است.
تست sGaw امروز ه برای کودکان استفاده می شود و می توان آن را با متاکولین؛ برونکودیلاتور و هوائی سرد استفاده کرد.
SRaw را می نوان هم در حالتی که دریچه بسته است و هه در زمانی که دریچه باز است و بیمار در حال تنفس جاری است اندازی گیری کرد. یک مطالعه نشان داده است که SGaw, FR, R5 , S5همگی بعد از استفاده از برونکودیلاتورها تغییراتی متناسب با FEV1 نشان می دهند. در واقع اینها حتی از FEV1 حساس تر هستند. البته همانگونه که در زیر اشاره خواهد شد X5 , FR بیشتر تغییرات راههای هوائی کوچک را نشان می دهند. در این مطالعه نشان داده شده که X5 , FR تنوانسته با حساسیت بالائی تغییرات به برونکودیلاتور ها را در بیماران COPD نشان دهد. در این مطالعه همچنین بهبود RV, IC , FRC بعد از برونکودایلاتور ها( بیماران COPD) بدون تغییر در FEV1 دیده می شود. این موید این نکته است که در COPD ممکن است ما شاهد کا هش hyperinflation بدون تغییر در FEV1 باشیم و باین بیماران Volume responder می گویند.
همانطور که اشاره شد در مواردی 15%؛ ممکن است FEV1 در بیماران با راههای هوائی برگشت پذیر ( Reversible airway obstruction) نرمال باشد. مطالعه ای نشان می دهد که Raw , SRaw ( تغییرات بیش از 25% ) از FEV1 در کشف زودرس این بیماران حساس تر اند. اما مشکل اینجاست که مطالعه ای نشان داد که دربرخی افراد طبیعی Raw , و به میزان کمتری SRaw به صورت کاذبی به برونکو دایلاتور ها واکنس نشان دهد. در مورد ُSGaw نشان داده شده که سه برابر از FEV1 در کشف بیماران RAO حساس تر است. مقدار تغییر در این مطالعه 20 % فرض شده است.
در مطالعه دیگری نشان داده شد که بهترین تشت از نظر دوباره انجام دادن آن با یک عدد Reproducible ) FEV1 و TLC است. در این مطالعه نشان داده شد که X5 از MMEF برای کشف بیماری هائی راههای هوائی کوچک حساس تر می باشد.
همانطور که گفته شد در پاسخ بع برونکو دایلاتور ها ممکن است هیپر اینفلاسیون بهبود یابد و در نتیجه و اگر چه مقاومت راههای هوائی بهبود می یابد ولی حجم ریه هم کاهش می یابد و در نتیجه Raw بدون تغییر می ماند ولی sGaw و s Raw تغییر مکنند و بترتیب با لا و پایین می روند. حال اینکه در این بیماران قبل از دادن برونکو دیلاتور ها حجم ریه بالا و در نتیجه راههای هوائی باز هستند. در نتیجه SGaw= Gaw/TGV باین خاطر عملا SGaw نرمال است. در مورد Sraw= Raw.TGV . در هیپر انفلاسیون حجم بالا و پس از استفاده از برونکودایلاتور ها این حجم کاهش می یابد. مقاومت راههای هوائی هم بعلت برونکودالاسیون کاهش می یابد پس SRaw هم پس از برونکودالاسیون کاهش می یابد.
یکی از مسائلی که بیماران آمفیزماتوز و CF با آن مواجه می شوند Expiratory flow limitation است. این یعنی سرعت جریان هوا در حالت tidal volume با حداکثر سرعت هوا در اسپیرومتری تماس یا حتی بیشتر می شود. این باعث می شود بیمار مجبور شود حالت dynamic hyperinflation را برای خود ایجاد کند.
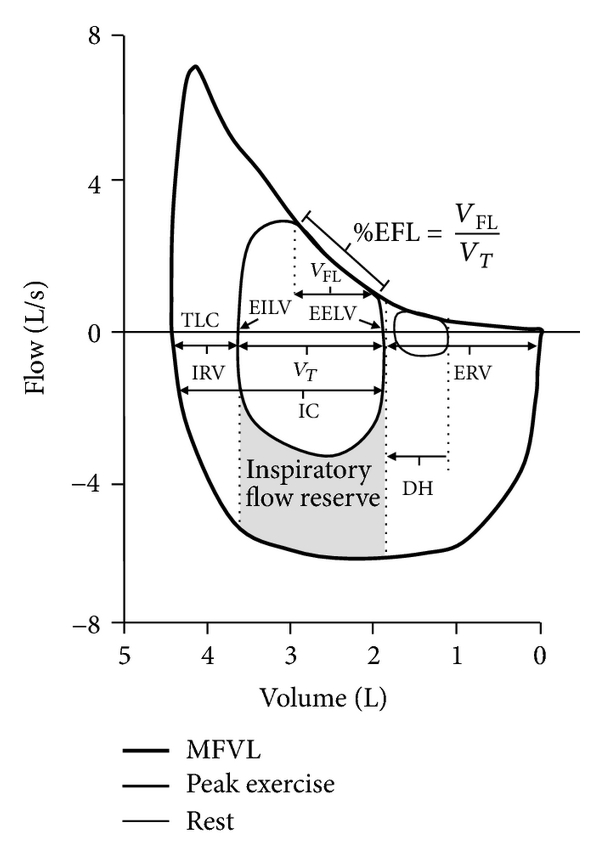 می توان با کمک اشکال مختلف Sraw loop بیماری های مختلف راههای هوائی را کشف کرد.
می توان با کمک اشکال مختلف Sraw loop بیماری های مختلف راههای هوائی را کشف کرد.

در اشکال فوق محور عمودی نشان دهنده سرعت هوا بصورت لیتر بر ثانیه و محور افقی هم شیفت حجم هوا در مقابل دریچه بسته شده است. ( گرچه می توان این تست را tidal volume هم با دریچه های باز انجام داد).
در شکل اول نمودار در یک فرد طبیعی است. نمودار دوم می تواند موید یک التهاب راههای هوائی بزرگ باشد مثلا یک آسم خفیف. این نمودار نشان می دهد که برای سرعت هوا حجم بیشتری از جابجائی آن لازم است که کار بیشتری مطلبد. اما نمو دار سوم و چهارم نشان می دهد که سرعت هوا در فاز بازدمی در یک نقطه کاهش یافته و یا ( در نمودار چهارم) در نفطه بعد در متوقف شده است. دلائل این کاهش یا توقف می تواند 1. بعلت dynamic compression راههای هوائی در بیماری مزمن راههای هوائی باشد. 2. می تواند بعلت فشار روی بخشی از ریه کلابه در فاز بازدمی باشد. این مورد در افرادی دیده می شود که closing volume آنها بالا است و بخشی از ریه تهویه ندارد. در افراد طبیعی closing volume بین FRC و RV قرار دارد. اما در بیماران چاق؛ بیماران با بیماری های راههای هوائی کوچک این پارامتر بالای FRC است و عملا در تنفس طبیعی هم بخشی از ریه تهویه ندارد . در این صورت؛ بخشی ازراههای هوائی ریه در فاز بازدمی بسته شده و جریان هوائی بازدمی قطع می شود. 3. بیماری راههای هوائی کوچک هم بهمان دلایل بالا چنین نموداری را می تواند ایجاد کند.
نمودار چهارم هم در تنگی FIXED راههای هوائی بزرگ دیده می شود ؛ طوری که در فاز دمی و در یک نقطه جریان هوا بعلت انسداد راههای هوائی متوقف می شود.
اسیلومتری؛ IOS: در این نوع اسیلومتری که شایعترین آن هم محسوب می شود ؛ امواج صوتی با فرکانس های مختلف بسمت ریه فرستاده می شوند. امواج 5 هرتزی می تواند به محیط ریه رخنه کند. اما نمی تواند ستون هائی تولید کند که انرژی زیادی داشته یاشد. به همین علت اینرسی این امواج قادر به این تنشن و الاستیسیتی زیادی در ریه نخواند بود. درست مثل اوایل باد کردن یک توپ . همین طور که امواج با فرکانس بالاتری که می تواند انرژی بیشتری تولید کند به سمت ریه فرستاده می شود ؛ کم کم الاستی سی تی و تنشن در ریه شروع به پیدا شدن می کند. به این نقطه فرکانس رزنانس گویند. از این ببعد الاستی سی تی در ریه ایجاد می شود و این بصورت مثبت شدن راکتانت خود را ظاهر می کند.
حال فزض کنیم که راههای هوائی کو چک دچار مشکل شوند. در این صورت امکان رخنه امواج ایجاده به این قسمت سختر می شود و انرژی بیشتر لازم است تا در ریه الاستی سی ته ایجاد کند و این را می نواند در افزایش فرکانس رزونانس و سطح زیر محور فرکانس ها و X مشاهده کرد. در بیماری راههای تنفسی بزرگ اما مشکلی در ایجاد الاس تی سی تی در ریه بو جود نیا مده و شککل و مساحت زیر X شبیه نر مال است. در فیبروز ریه شکل X همانند بیماری راههای هوائی کو چک است.
مسئله دیگر R یا همان رزینانس محاسبه شده در دستگاه است. امواج کم فرکانس مثل 5 هرترز می توانند به راههای کو چک رخنه کنند و ئر نتیجه هم مقا و مت راههای کو چک و هم بزرگ را نشان می دهند. اما امواج با فرکانس بالا گرچه انرژی بیشتر تولید می کنند ولی قدرت رخنه به بافت محیطی ربه را ندارند و فقط مقاومت راههای هوائی بزرگ را نشان می دهند. پس اختلافی درصدی ایندو چنانجه ازر 50% بیشتر باشد نشان دهنده بیماری راههای هوائی کوچک است.
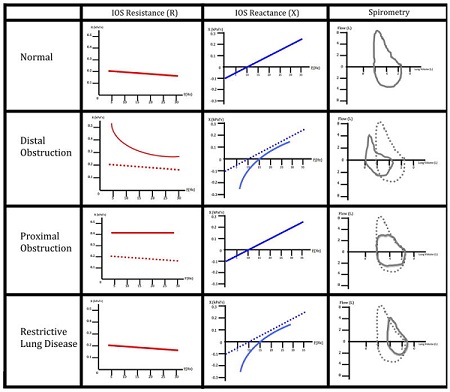
به تصویر زیر از یکی از بیماران ما توجه کنید توجه کنید.
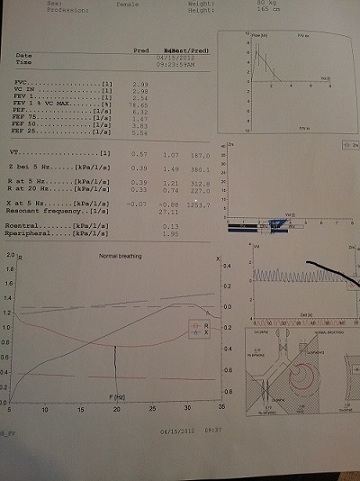
به اسیلوسکپی این بیمار تو جه کنیم. R5 HZ= 1.21= 312% و R20 HZ=0.74=227% اختلاف این دو معادل 90% است که نشان دهنده بیماری راههای هوائی کوجک است. به نمودار پائین رونده ( قرمز) این بیمار تو جه کنید. اما ریاکتانت یا X در فرکانس 5 هرتز بجای -0.07 به – منفی 0.88در واقع کا هش یافته. این یعنی انرژی تولیدی این فرکانس میزان کمتری الاستی سی تی در ریه ایجاد کرده که موید آن افزایش فرکانس رزنانس و سطح زیر نمودار X یا همان AX می باشد.
تا کنون مطالعات نشان داده است که X5 وR5 بهتراز FEV1 با تست متاکولینی که مو جب تنگی نفس می شود نسبت دارند. در طی تست های برونکو دایلاتوری هم R5 از FEV1 حساس تر است. مطالعات دیگری هم نشان داده که تغییرات R5 و X5 زود تر از FEV1 می تواند کودکانی آسمی را تشخیص دهد.
اما اخیرا مطالعاتی بیشتر تفاوت های حتی بین X و R مشخص نموده است. مثلا در تست متاکولین در افراد با COPD شدید تغییرات X بیشتر از R بوده. در آسمی های ولی تغییراتی بیشتری در R نشان می دهند. تینجا می توان نتیجه گرفت که تغییرات X ( همانند آنچه در مورد sGaw گفته شد) بیشتر متا ثر از بسته شدن راههای هوائی و بتبع کو جک شدن ریه می باشد. در مورد R تغییرات مثاثر از افزایش مقامت مستقیم هوائی است( که در آسمی ها با متا کولین دیده می شود و باید تو جه کرد که آسمی ها تغییرات حجمی ذر ریه نمی دهند).
دیدگاهها
برهاني هستم مسئول فني يكي از شركت هاي تجهيزات پزشكي به تازگي دو محصول به دست ما رسيده كه كاربرد اونها و همچنين نياز پزشكان براي ما خيلي گنگ و مبهمه ميخواستم ازتون درخواست كنم در صورتي كه امكانش هست مزاحمتون بشيم و نظرات جنابعالي را در مورد كاربرد اين دو محصول بدونيم
با تشكر برهاني
برهاني هستم مسئول فني يكي از شركت هاي تجهيزات پزشكي به تازگي دو محصول به دست ما رسيده كه كاربرد اونها و همچنين نياز پزشكان براي ما خيلي گنگ و مبهمه ميخواستم ازتون درخواست كنم در صورتي كه امكانش هست مزاحمتون بشيم و نظرات جنابعالي را در مورد كاربرد اين دو محصول بدونيم
با تشكر برهاني
من الان به مدت 7 سال اس که در آزمايشگاه شيمي و سم شناسي مشغول به کار هستم و با انواع مواد شيميايي ارتباط دارم . مي خواستم بدانم آيا ممکن است در اين مدت آسيبي به ريه وارد شده باشد. براي چکاب چه نوع آزمايش بايد بدهم و آيا اگر جواب راديو گرافي ساده خوب بود،باز احتمال آسيب در ان لحظه وجود دارد؟ آيا آزمايش خون براي چکاب ريه وجود دارد؟
مجيد اسلاميان
باسپاس
خوراکخوان (آراساس) دیدگاههای این محتوا